ホーチミン市覚醒下脳手術を行う上で、麻酔チームにとって最も難しいのは、患者のバイタルサインを制御し、痛みを感じさせずに患者を十分に覚醒状態に保つことです。
8月26日、1週間前に脳手術を受けた患者に直接麻酔を施した麻酔蘇生科長でマスタードクターのCKII Luu Kinh Khuong氏は上記のように述べ、「これは高度な技術を必要とする手術です」と付け加えた。
覚醒手術を受けた患者は、脳卒中と左半身麻痺のため緊急治療室に入院していたゴックさん(42歳、ビンズオン省在住)だった。ホーチミン市タムアン総合病院神経科センター脳神経外科部長でマスター医師のCK2チュー・タン・シー氏によると、脳のCTスキャンの結果、右半球に脳出血が見られたとのこと。入院時の血圧は高かった(170/110 mmHg)。
医師らは緊急診察を行い、血圧を許容範囲内に調整し、人工知能(AI)ロボットによる早期の脳手術を処方した。
「患者の意識があり、意思疎通や運動ができる状態での出血性脳卒中の覚醒下手術は、全身麻酔下での従来の手術よりもはるかに困難です」とシ医師は語った。その結果、医師は手術中および手術直後に神経機能、運動機能、言語機能をより適切に評価し、制御できるようになります。
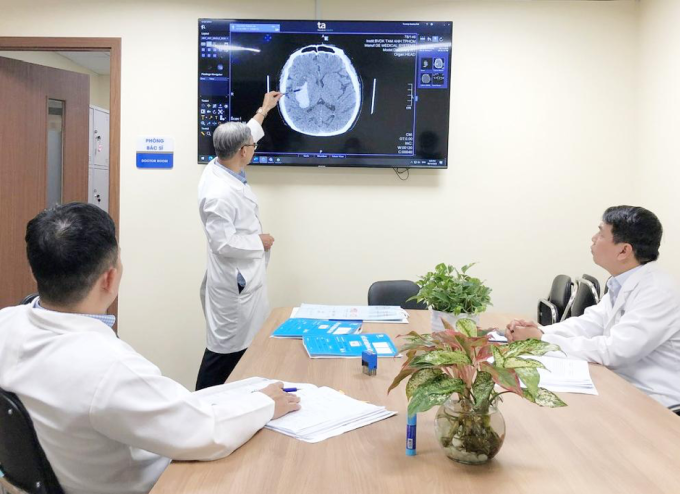
医師が患者のゴック氏を診察する。写真:タムアン病院
クオン医師は、患者が十分に意識がありながら脳手術中に痛みを感じないように、効果的かつ技術的に麻酔をかけることが難しいと語った。その目的は、患者が手術中じっと横たわり、協力的であることを確認して、脳浮腫や危険な頸椎損傷につながる興奮、動き、けいれんを回避することです。そのためには、麻酔薬の投与量を慎重に計算し、手術の要件や実際の進行状況、患者の反応に応じて柔軟に調整する必要があります。
患者の心拍数、呼吸、血圧、SpO2 を制御するために麻酔量も調整されます。医師は、呼吸や気道反射の抑制、低酸素症、心停止につながる深い眠りを避けるために患者を眠らせる必要がある場合に、エントロピー装置を使用して鎮静の深さを監視します。
まず、医師は患者の頭皮全体を麻酔し、超音波装置を使用して頭部を制御する12本の神経枝を特定して遮断します。頭皮が切られたとき、患者はまだ意識があり、話すことができました。頭蓋骨をドリルで開けて硬膜を開く準備をするとき、麻酔医は、患者が刺激や痛みを感じることなく、十分に鎮静され「昏睡」状態になるように薬剤を追加します。
麻酔薬は頭皮領域にのみ効果がありますが、患者の頭蓋骨と硬膜には多くの痛み受容体があります。その後、チームは、血腫を除去する間、患者が意識を保ち、交流できるよう薬を調整した。
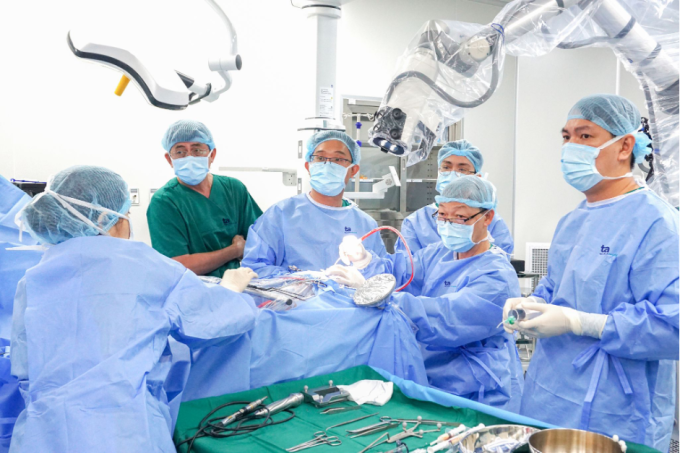
クオン医師(濃い緑色のシャツ)は、覚醒下手術中に手術と患者の反応を監視しています。写真:タムアン病院
手術を成功させるために、実際の手術の前に、外科チームはコンピューター上でシミュレーションを行い、神経線維束を損傷する衝突を避けながら血腫を除去する安全なアプローチを選択します。患者は3テスラMRI、DTI神経線維束スキャンでスキャンされ、そのデータはAI脳手術ロボットの専用ソフトウェアに入力され、血腫を除去するための最適な経路が分析されました。このロボットにより、医師は血腫、神経、健康な脳組織を同じ 3D 画像上で明確に確認することができ、神経線維束の損傷を回避して患者に後遺症を残すことを防ぐことができます。
クオン医師によると、実際の手術は事前にシミュレーションしたものと同じ手術経路をたどったという。患者は手術中に動いたり話したりするため、医師は神経機能と相互作用のレベルを評価することができます。
30分後、医師は約50mlの血栓をすべて除去しました。周囲の脳組織と神経線維束は保存されます。患者は意識がはっきりし、健康状態も回復し、6日間の治療後もコミュニケーションが良好で、片麻痺の改善のために理学療法を継続しました。

タン・シー医師が手術後に患者を訪問します。写真:病院提供
タン・シ医師は、脳卒中による脳出血の期間が長くなればなるほど、危険性が増すと付け加えた。血腫は空間占拠と神経構造の圧迫を引き起こすだけでなく、脳出血からわずか 4 時間後には炎症反応を起こし、細胞毒素を生成して周囲の脳細胞を損傷し、血液脳関門を損傷して、残りの脳細胞に害を及ぼします。
患者は最初の 24 時間以内に緊急手術を受ける必要があります (それ以降は効果が低くなります)。脳卒中が起こると、1 分ごとに 200 万個の脳細胞が死んでしまうため、出血性脳卒中の兆候が現れたら、最初の 8 時間以内に救急治療を受けるのが最善です。血腫が早く解消すればするほど、損傷が少なくなり、生存と回復の可能性が高まります。
平和な
* 患者名は変更されました
| 読者はここで神経学的な質問をし、医師に答えてもらいます |
[広告2]
ソースリンク
























































































コメント (0)