Ho-Chi-Minh-Stadt: Frau Ngoc, 28 Jahre alt, hat häufig plötzliche Anfälle. Eine über acht Jahre andauernde Epilepsiebehandlung war wirkungslos. Der Arzt untersuchte sie und stellte einen angeborenen Hirndefekt fest.
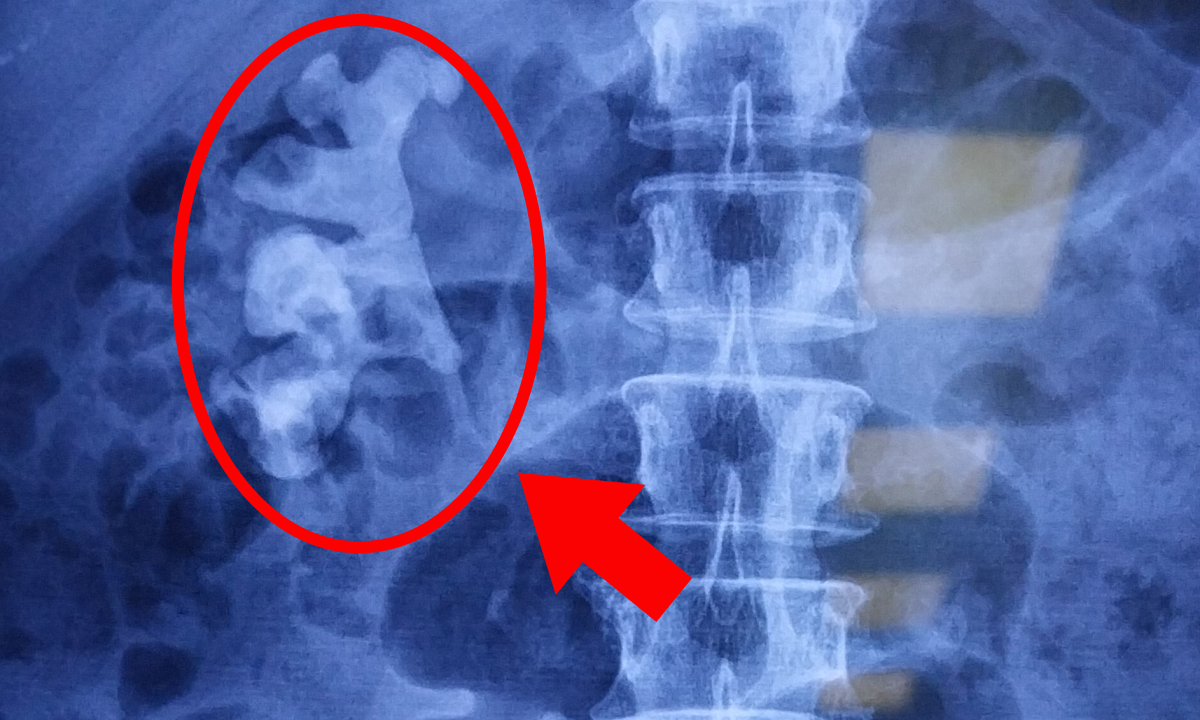
Die Ergebnisse der 3-Tesla-MRT-Untersuchung zeigten, dass das Gehirn des Patienten einen großen Spalt (je nach Stelle 2–5 cm breit) aufwies, der sich von der Großhirnrinde bis zu den Ventrikeln erstreckte und sich in der rechten Gehirnhälfte befand.
Am 10. November sagte Doktor II Chu Tan Si, Leiter der Abteilung für Neurochirurgie am Tam Anh General Hospital in Ho-Chi-Minh-Stadt, dass der Patient seit seiner Kindheit einen Hirnbruch habe, ohne davon zu wissen. Jetzt hat sich der Bruch ausgeweitet und verursacht Epilepsie und schwere Krämpfe. In den letzten acht Jahren wurde der Patient wegen Krampfanfällen und Epilepsie mit der höchsten Medikamentendosis behandelt, jedoch ohne Erfolg.
Bei einer Hirnspalte handelt es sich um eine angeborene Fehlbildung mit einer Häufigkeit von etwa 1/100.000 Menschen, die laut Dr. Tan Si durch eine Störung der neuronalen Migration verursacht wird. Durch die Spalte wird die Zirkulation der Gehirn-Rückenmarks-Flüssigkeit verändert. Bei normalen Menschen fließt die Gehirn-Rückenmarks-Flüssigkeit von den Seitenventrikeln zum dritten und vierten Ventrikel und dann in den Gehirn-Rückenmarks-Flüssigkeitsraum, der das Gehirn umgibt. Wenn eine große Hirnfissur vorliegt, fließt die Gehirn-Rückenmarks-Flüssigkeit direkt vom Seitenventrikel durch die Hirnfissur in den Gehirn-Rückenmarks-Flüssigkeitsraum und umgeht dabei mehrere notwendige Schritte.
Laut Dr. Si können sich Menschen mit Mikrozephalie anpassen und ein normales Leben führen. Im Fall von Frau Ngoc weitete sich der Riss mit der Zeit, wodurch Gehirn-Rückenmarks-Flüssigkeit eindringen konnte, was den intrakraniellen Druck erhöhte und die Oberfläche der Großhirnrinde zusammendrückte, was zu epileptischen Anfällen führte. Die optimale Behandlung besteht in einer chirurgischen Dekompression, gefolgt von einer kontinuierlichen Überwachung und Behandlung der Epilepsie.
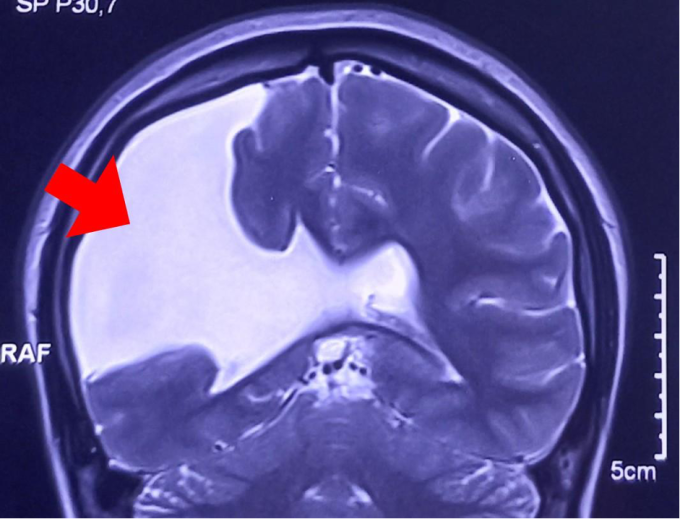
Die MRT des Gehirns zeigt eine große Hirnspalte, die mit Gehirn-Rückenmarks-Flüssigkeit gefüllt ist (weißer Bereich). Foto von : Hospital provided
Der Chirurg führte eine endoskopische Operation durch, um den intrakraniellen Druck zu lindern. Dazu platzierte er einen speziellen Plastikschlauch in die Hirnspalte und führte ihn hinunter zur Bauchhöhle unter dem Bauch. Am Katheter befindet sich ein automatisches Ventil, das dabei hilft, eine moderate Menge an Gehirn-Rückenmarks-Flüssigkeit aufrechtzuerhalten und so den intrakraniellen Druck zu stabilisieren. Wenn die Menge der Gehirn-Rückenmarks-Flüssigkeit in der Spalte zunimmt und dadurch der intrakraniale Druck steigt, wird der Schlauch automatisch entriegelt, um den Fluss der Gehirn-Rückenmarks-Flüssigkeit in die Bauchhöhle zu ermöglichen. Bei einem Rückgang der Gehirn-Rückenmarks-Flüssigkeit schließt sich das Ventil automatisch und verhindert so einen zu starken Rückgang der Gehirn-Rückenmarks-Flüssigkeit.
Drei Tage nach der Operation ist der Gesundheitszustand des Patienten stabil, er erholt sich gut und kann voraussichtlich nach 5 Tagen entlassen werden.
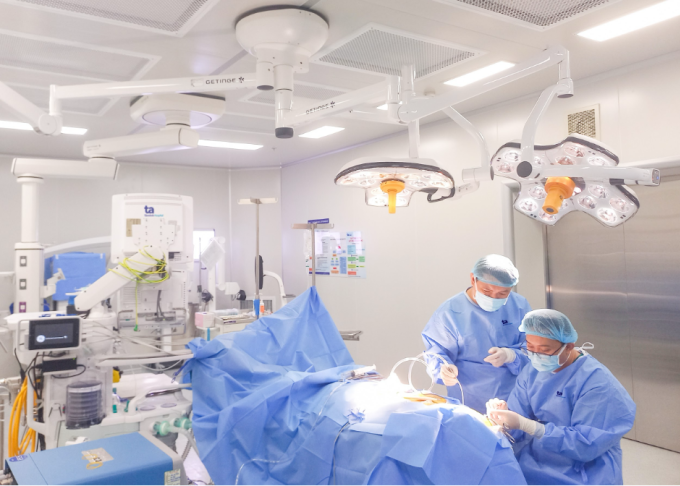
Chirurgen dekomprimieren die Hirnrinde des Patienten. Foto von : Hospital provided
Dr. Tan Si sagte, dass Patienten Antiepileptika in angemessener Dosierung einnehmen müssen. Der Arzt überwacht 2–6 Monate lang Veränderungen der Gehirn-Rückenmarks-Flüssigkeit und des Hirndrucks sowie Krampfanfälle und passt die Verordnung des Antiepileptikums entsprechend an. Das Ziel besteht darin, von der Polytherapie zur Monotherapie überzugehen, also von der Einnahme der Antiepileptika in der höchsten Dosis zur niedrigsten Dosis, und den Patienten dabei zu helfen, ihren Gesundheitszustand und ihre Lebensqualität schrittweise zu verbessern.
Truong Giang
* Der Name des Patienten wurde geändert
| Leser stellen hier neurologische Fragen, die Ärzte beantworten können |
[Anzeige_2]
Quellenlink


![[Foto] Besuch der Tunnel von Củ Chi – eine heroische unterirdische Leistung](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/8/06cb489403514b878768dd7262daba0b)


























































![[Foto] Vorsitzender der Nationalversammlung schließt offiziellen Besuch in Usbekistan erfolgreich ab](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/9/8a520935176a424b87ce28aedcab6ee9)




























Kommentar (0)