Dr. Nguyen Thanh Khiem, Abteilung für Verdauungschirurgie – Hepatobiliäre Pankreaschirurgie des Bach Mai-Krankenhauses, sprach mit Patienten mit Gallenwegskrebs.
Bösartiger Krebs kann dementsprechend in allen Bestandteilen der Gallenwege entstehen (am häufigsten (95 %) entsteht er im Gallenepithel).
Das Cholangiokarzinom macht 2 % der gastrointestinalen Krebserkrankungen aus und wird als intrahepatisch (20 %) oder extrahepatisch (80 %) klassifiziert.
Derzeit wurden bei Behandlungstechniken für Leber- und Gallenwege große Fortschritte erzielt, die dazu beitragen, das Leben der Patienten zu verlängern (Fotoquelle: Bach Mai Hospital).
Zu den extrahepatischen Cholangiokarzinomen zählen das Hilus-Cholangiokarzinom (Klatskin-Tumor) und das Cholangiokarzinom des gemeinsamen Gallengangs.
Klatskin-Tumoren sind die häufigste Gruppe von Gliomen und machen insgesamt 50–60 % aller Gliome aus. Klaskin-Tumoren sind als Cholangiokarzinome definiert, die sich innerhalb von 2 cm von der Gabelung des gemeinsamen Lebergangs befinden.
Was die Überlebensprognose bei Klaskin-Tumoren betrifft, so lag die Gesamtüberlebensrate nach 5 Jahren für die Gruppe der Patienten, die sich einer radikalen Operation unterzogen hatten, je nach Studie bei 20–30 %, für die Gruppe der Patienten, die sich keiner radikalen Operation unterziehen konnten, lag diese Rate jedoch bei 0 %.
Obwohl es sich um eine hochgradig bösartige Krebserkrankung handelt, verbessert eine radikale Operation die Überlebensprognose des Patienten erheblich.
Fortgeschrittene Klaskin-Tumoren mit vertikaler Ausdehnung, die gemäß dem Bismuth-Klassifikationssystem als Klaskin-Tumoren Typ IV definiert sind, sind Fälle von okkultem Leberkrebs im Hilus, bei denen der Tumor intrahepatisch in die rechten und linken Lebergänge eingedrungen ist.
Früher wurden Tumoren vom Typ Klaskin IV als nicht resektabel eingestuft. Die Operation der Wahl war in der Regel eine Hepatikoenterostomie, ein palliativer Eingriff, bei dem der Tumor nicht entfernt wurde, sodass die postoperative Überlebensprognose des Patienten oft sehr schlecht war.
Mit der kontinuierlichen Weiterentwicklung der Operationstechniken und der multidisziplinären Koordination (Anästhesiologie, Onkologie und interventionelle Radiologie) konnten jedoch in mehreren großen Zentren für hepatobiliäre Chirurgie weltweit radikale Operationsmethoden für Klaskin-Tumoren vom Typ IV erfolgreich umgesetzt werden.
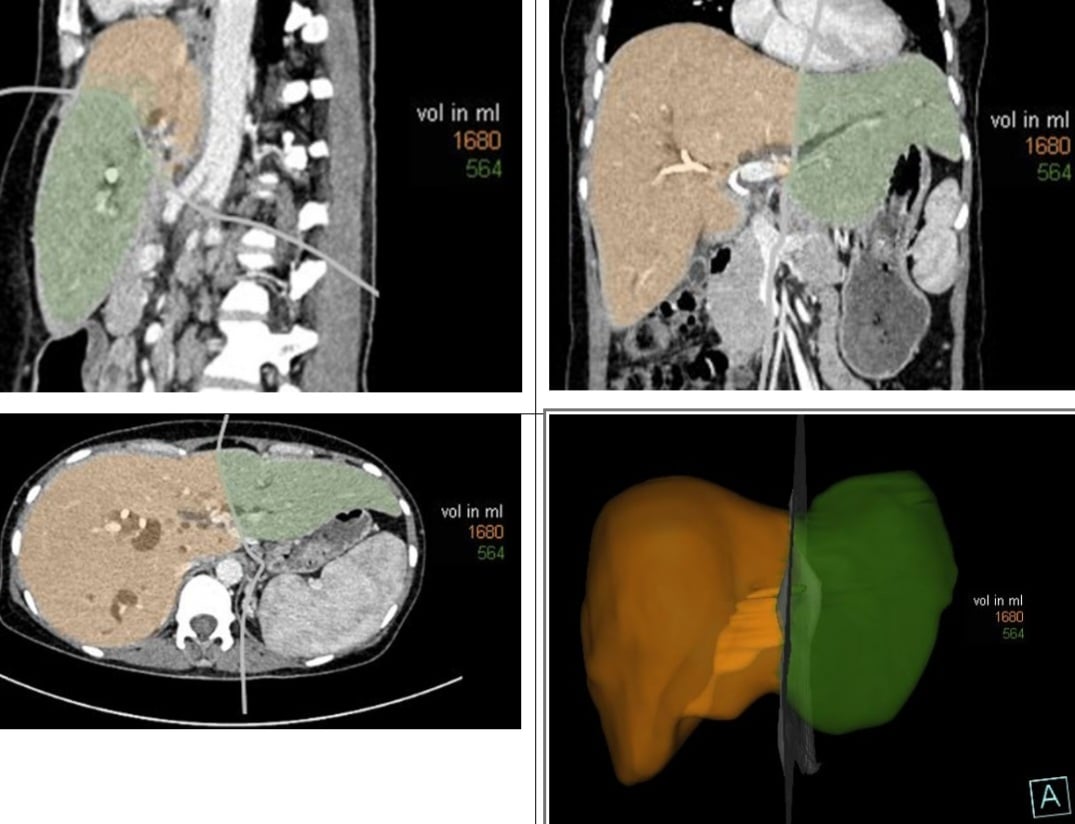
Schematische Darstellung der vorgeschlagenen Leberresektion (orange). In allen Fällen werden vor der Operation Fotos und Bilder aufgenommen und das Lebervolumen gemessen. Dies hilft dem Operationsteam dabei, den zu entfernenden Leberanteil vorherzusagen, den Prozentsatz der Leberresektion sowie das verbleibende Lebervolumen abzuschätzen und dann eine geeignete Operationsstrategie zu entwickeln.
Die Abteilung für hepatobiliäre und pankreatische Verdauungschirurgie des Bach Mai-Krankenhauses verfügt über die Eigenschaften eines großen Zentrums für hepatobiliäre und pankreatische Chirurgie und hat bereits viele Fälle von Patienten mit Klaskin-Tumor Typ IV radikal operiert und erfolgreich durchgeführt.
In diesen Fällen wurde eine Neuhaus-Operation – eine umfassende Leberresektionstechnik – durchgeführt, die die Resektion des rechten Leberlappens und des gesamten ersten Untersegments, die Resektion des Gallengangs zum lateralen segmentalen Lebergang und die Dissektion der gestielten Zöliakielymphknoten umfasst. Der Leberhilustumor wurde mit den oben genannten Komponenten en bloc unter Verwendung der No-Touch-Technik reseziert, was zur Erreichung einer radikalen Behandlung und der onkologischen Kriterien beitrug (sofortige intraoperative Biopsie des verbleibenden Lebergangs und des gemeinsamen Gallengangs, negativ).
Allerdings handelt es sich hierbei auch um eine aufwendige Leberresektionstechnik, wobei das durchschnittliche resezierte Lebervolumen Studien zufolge etwa 81 % des gesamten Lebervolumens ausmacht. Daher ist das häufigste Risiko und auch das höchste Sterberisiko nach einer Operation ein postoperatives Leberversagen aufgrund eines unzureichenden verbleibenden Lebervolumens.
Um das Risiko eines postoperativen Leberversagens zu minimieren, sind daher eine sorgfältige perioperative Behandlung sowie eine genaue Beurteilung der Funktion der verbleibenden Leber sehr wichtige Punkte.
Zur Verringerung des Risikos eines Leberversagens nach einer Hepatektomie sind verschiedene Interventionen allgemein anerkannt, darunter präoperative Gallenwegsdrainagemethoden und Pfortaderembolisation zur Vergrößerung des Volumens der Restleber. Diese sorgfältigen chirurgischen Vorbereitungen sind der Schlüssel zur Vermeidung eines Leberversagens nach einer Hepatektomie.
In Fällen, in denen die Patienten 3 Wochen vor der Operation eine perkutane Gallenwegsdrainage erhielten, wurde routinemäßig eine Mehrschicht-Computertomographie mit Leberrekonstruktion und Volumenmessung durchgeführt, um das Lebervolumen genau zu berechnen und die präoperative Leberqualität zu verbessern.
[Anzeige_2]
Quelle




![[Foto] Der Workshop „Zukunft für die heranwachsende Generation“ führt den tiefen Wert und die starke Botschaft aus dem Artikel von Generalsekretär To Lam fort](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/4/ec974c5d9e8e44f2b01384038e183115)
![[Foto] Premierminister Pham Minh Chinh trifft sich mit dem Präsidenten der Republik Burundi, Evariste Ndayishimiye](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/4/979010f4c7634f6a82b8e01821170586)
![[Foto] Paradeprobe auf dem Trainingsgelände zur Vorbereitung der Feierlichkeiten zum 30. April in Ho-Chi-Minh-Stadt](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/4/e5645ddf85f647e6a25164d11de71592)
![[Foto] Generalsekretär To Lam empfängt den Präsidenten der Republik Burundi, Évariste Ndayishimiye](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/4/d6df4662ecde41ef9bf55f1648343454)






















![[Foto] Präsident Luong Cuong leitet die offizielle Begrüßungszeremonie für den burundischen Präsidenten Évariste Ndayishimiye](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/4/63ceadc486ff4138abe2e88e93c81c91)






























































Kommentar (0)