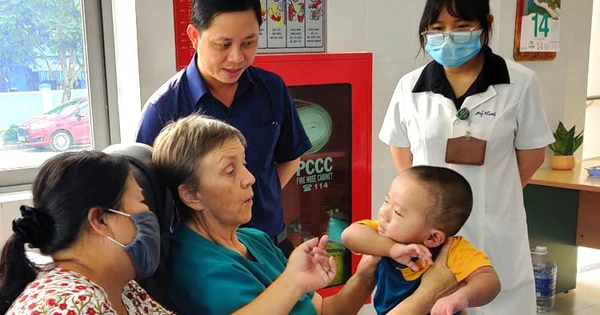
Das Nghe An-Krankenhaus für Geburtshilfe und Kinderheilkunde teilte mit, dass die Ärzte der kardiologischen Abteilung gerade einen Fall einer angeborenen Herzkrankheit, nämlich eine Aortenisthmusstenose in Kombination mit einem persistierenden Ductus arteriosus, mittels perkutaner Intervention erfolgreich behandelt hätten.
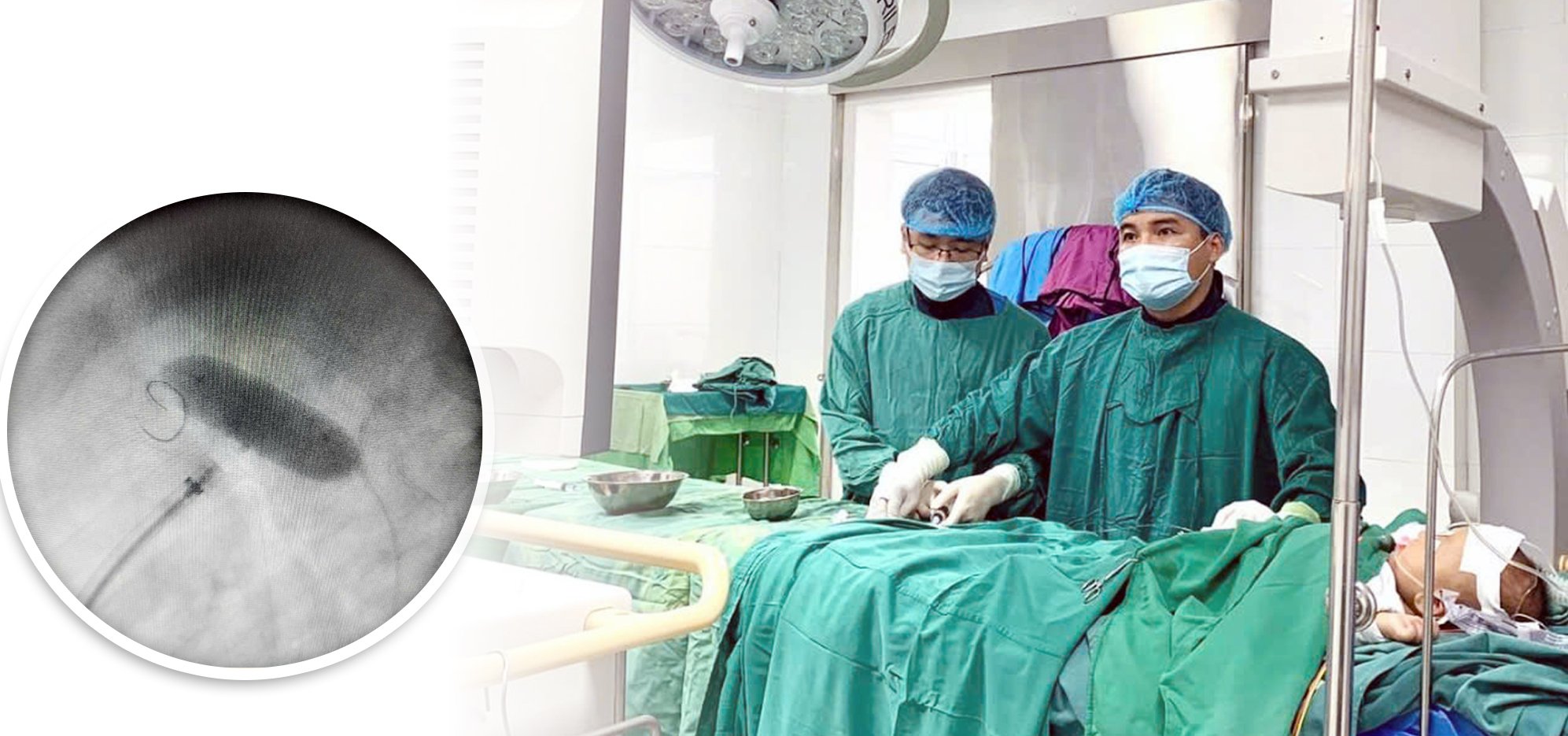
Ein 3-jähriger Patient mit Aortenisthmusstenose wurde mittels perkutaner Intervention behandelt.
Zuvor war bei Patient KPT (37 Monate alt, wohnhaft im Bezirk Ky Son, Nghe An) vor über einem Jahr eine angeborene Herzkrankheit diagnostiziert worden, doch aufgrund schwieriger familiärer Umstände konnte er es sich nicht leisten, das Kind zur Behandlung zu bringen. Während dieser Zeit aß das Kind schlecht, war müde, spielte weniger und hustete viel, sodass die Familie das Kind zur Untersuchung in das Nghe An-Krankenhaus für Geburtshilfe und Kinderheilkunde brachte.
Hier werden die Kinder von Ärzten untersucht und es wird ein Echokardiogramm durchgeführt. Die Ergebnisse der Ultraschalluntersuchung zeigten, dass das Kind an einer angeborenen Herzkrankheit litt, an einer Aortenisthmusstenose in Kombination mit einem offenen Ductus arteriosus und erhöhtem Lungenarteriendruck, was zu einer Herzinsuffizienz führte. Das Kind wurde für die notwendigen Tests und Untersuchungen zur Behandlung umgehend ins Krankenhaus eingeliefert.
Da der Patient jung war, berieten sich die Ärzte und entschieden sich für eine perkutane Intervention. Es handelt sich um eine minimalinvasive Methode. Nach dem Eingriff erholt sich das Kind schnell, hat kaum Schmerzen und benötigt keine Erholungsphase wie bei einer Operation am offenen Herzen.
Master, Doktor Hoang Van Toan – stellvertretender Leiter der Kardiologieabteilung und das Team der Abteilung führten eine perkutane Intervention durch, um die Aortenisthmusstenose zu erweitern und den Ductus arteriosus zu schließen. Der Eingriff war innerhalb von 60 Minuten erfolgreich. Einen Tag nach dem Eingriff war der Ductus arteriosus verschlossen, der Aortenisthmus war nach der Dilatation jedoch noch ganz leicht verengt, ohne dass die Hämodynamik des Kindes beeinträchtigt war. Das Kind erholte sich gut und wurde aus dem Krankenhaus entlassen.
BSCKII. Nguyen Van Nam, Leiter der Abteilung für Kardiologie am Nghe An-Krankenhaus für Geburtshilfe und Pädiatrie, sagte, dass die Aortenisthmusstenose eine relativ häufige angeborene Herzkrankheit sei, die 6 bis 8 % aller angeborenen Herzkrankheiten ausmache, wobei das Verhältnis zwischen Männern und Frauen mindestens 1,5 bis 2 betrage.
Eine Aortenisthmusstenose kann allein oder in Kombination mit anderen angeborenen Herzfehlern auftreten, am häufigsten mit einer bikuspiden Aortenklappe (20–40 % der Patienten). Andere damit verbundene Läsionen sind Ventrikelseptumdefekt, offener Ductus arteriosus, Aortenstenose und Mitralklappenanomalien. Der Schweregrad der Aortenisthmusstenose variiert und tritt am häufigsten in der proximalen Brustaorta auf, unmittelbar hinter dem Ursprung der linken Arteria subclavia, an der Stelle des Ductus arteriosus. Die Stenose kann vor oder hinter dem Ductus arteriosus liegen. Etwa 20 % der wegen Herzinsuffizienz hospitalisierten Kinder leiden an einer Aortenisthmusstenose.
Wenn eine Aortenstenose nicht umgehend behandelt wird, schränkt sie den Blutfluss durch den verengten Bereich ein, was zu einer Ischämie des Unterkörpers führt. Auf lange Sicht führt dies zu Bluthochdruck im oberen Gehirnabschnitt, zerebralen Aneurysmen und Ruptur, Herzversagen, erhöhtem pulmonalarteriellen Druck usw.
Doktor Nam stellte fest, dass bei Kindern mit Aortenstenose schon sehr bald nach der Geburt Symptome auftreten, darunter: Zyanose, schlechte Ernährung, Nahrungsverweigerung, übermäßiges Schwitzen, Atembeschwerden, schnelle Atmung und langsames Wachstum. Wenn Eltern bei ihren Kindern die oben genannten Symptome feststellen, sollten sie sie zur rechtzeitigen Untersuchung und Behandlung in eine medizinische Einrichtung bringen.
[Anzeige_2]
Quelle: https://giadinh.suckhoedoisong.vn/can-thiep-qua-da-cuu-benh-nhi-3-tuoi-bi-hep-eo-dong-mach-chu-172250318205215702.htm


























































































Kommentar (0)