На семинаре «Трансплантация легких от доноров со смертью мозга – Текущая ситуация и решения», состоявшемся 9 августа, больница «Дружба Вьет Дук» четко заявила о своей решимости увеличить частоту трансплантаций органов от доноров со смертью мозга.
В настоящее время Вьетнам является единственной страной АСЕАН, которая проводит более 1000 трансплантаций органов в год, из которых 6% составляют органы от доноров со смертью мозга, а 94% — органы от живых доноров. Потребность в пересадке органов огромна, однако очень немногие люди регистрируются для донорства органов после смерти мозга.
 |
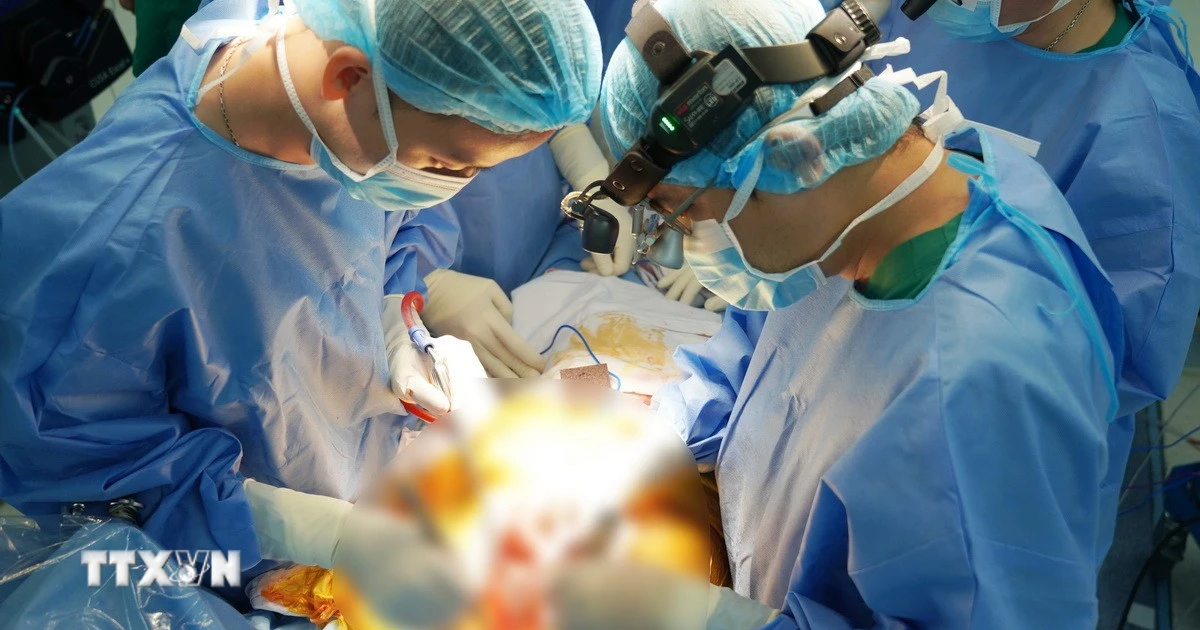
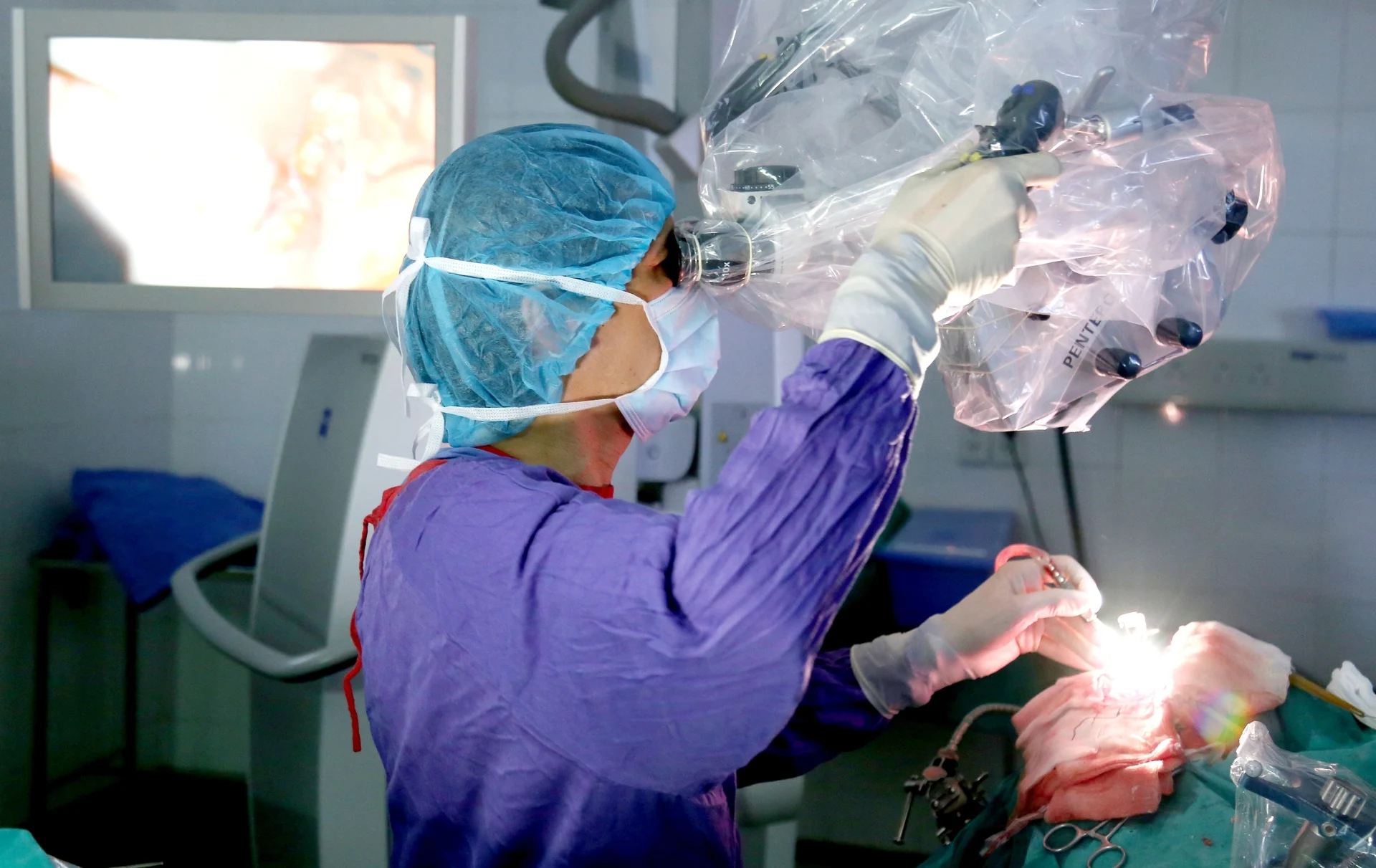
| Врачи проводят операцию по пересадке легких пациенту. |
Однако в последнее время благодаря корректировкам в трансплантологии и кампании по мобилизации доноров органов, а также поддержке Национального координационного центра по трансплантации органов и системы внутренних болезней больниц число трансплантаций органов от доноров со смертью мозга возросло. В 2024 году больница «Дружба Вьет Дук» постарается добиться значительных успехов в увеличении количества трансплантаций органов от доноров со смертью мозга.
По мнению экспертов, в области трансплантации органов потенциал и возможности спасения жизней огромны. При поддержке и участии правительства, внимании Министерства здравоохранения, органов власти всех уровней и изменении уровня осведомленности людей руководство госпиталя «Дружба Вьет Дук» полагает, что в предстоящий период произойдет прорыв в области трансплантации органов от доноров со смертью мозга.
По словам доктора Дуонг Дук Хунга, директора госпиталя Viet Duc Friendship, среди методов трансплантации органов пересадка легких по-прежнему остается сложной задачей. В частности, техническая экспертиза трансплантации легких существенно отличается от технической экспертизы многих других органов.
Кроме того, в отличие от пересадки сердца, пересадку легких необходимо планировать заранее. Для завершения процедуры трансплантации легких необходима тесная координация действий между медицинской бригадой реципиента и бригадой донора. Пациент со смертью мозга становится донором легкого, и если ни одна единица не готова ждать трансплантацию, легкое придется утилизировать.
Из-за вышеперечисленных трудностей трансплантация легких во Вьетнаме по-прежнему проводится спорадически, индивидуально, в единичных случаях... Между тем, если трансплантация легких должна стать методом лечения пациентов с терминальной стадией хронического заболевания легких, нет другого пути, кроме как перестроить работу по пересадке легких, обеспечив тесную координацию между специальностями.
Известно, что в настоящее время заболевания легких являются основной причиной инвалидности и смерти в мире. По данным отделения респираторной медицины Центральной больницы легких во Вьетнаме, около 6,7% случаев имеют хроническую обструктивную болезнь легких, 6–7% случаев — интерстициальную болезнь легких, и им требуется пожизненное лечение. Во многих случаях шанс на выживание есть только при пересадке легких.
Однако трансплантация комплекса «сердце-легкие» в настоящее время является наиболее сложной методикой, а сердечно-легочная реанимация от донора также сопряжена со многими трудностями.
Известно, что в среднем в год в госпитале «Дружба Вьет Дук» может проводиться около 200–300 операций по пересадке органов. Кроме того, в больнице ежегодно умирают около 300 человек от черепно-мозговых травм, это очень большое число.
Один человек со смертью мозга может стать донором органов, чтобы спасти жизни восьми других людей, а один человек со смертью мозга может помочь улучшить жизни 75–100 других людей. В будущем в госпитале «Дружба Вьет Дук» также будут внедрены новые методы трансплантации органов, такие как пересадка поджелудочной железы, трансплантация комплекса «сердце-легкие», пересадка сердечного клапана и т. д.
На сегодняшний день во Вьетнаме успешно проведено 9 операций по пересадке легких, в том числе 1 в Центральном госпитале Хюэ, 1 в Военном госпитале 103, 4 в Центральном военном госпитале 108 и 3 в Госпитале дружбы Вьет Дук. Среди них 2 случая, когда трансплантация легких прошла успешно: 1 случай в военном госпитале № 103 и 1 случай в центральном военном госпитале № 108.
Самая успешная на сегодняшний день трансплантация легких была проведена пациенту с терминальной стадией легочного фиброза. Соответственно, в 2020 году Центральная больница легких совместно с 108-м Центральным военным госпиталем успешно провела операцию по пересадке легких г-ну NXT (Тхань Хоа) с терминальной стадией легочного фиброза.
Операция была проведена строго и методично в соответствии с международными стандартами в Центре трансплантации легких Калифорнийского университета в Сан-Франциско — одном из 9 крупнейших и наиболее престижных центров по трансплантации легких в Соединенных Штатах.
Весь процесс подготовки доноров органов со смертью мозга и реципиентов легких тщательно оценивается, диагностируется и лечится в соответствии со стандартами Центра трансплантации сердца и легких Калифорнийского университета в Сан-Франциско. Это самая комплексная и успешная трансплантация легких, когда-либо проведенная в Калифорнийском университете в Сан-Франциско.
После почти 3 лет трансплантации легких пациент хорошо выздоровел и полностью здоров, дыхательная функция стабильна. Эту операцию эксперты считают самой успешной из когда-либо проведенных, учитывая, что во Вьетнаме было проведено много пересадок легких от доноров со смертью мозга, однако процент успеха невысок, а продолжительность жизни реципиента после пересадки легких невелика.
Последняя успешная крупная трансплантация легкого была проведена днем 30-го числа лунного Нового года. Для проведения трансплантации Центральная пульмонологическая больница мобилизовала около 80 сотрудников больницы для непосредственного участия (и многие другие сотрудники были готовы мобилизоваться и работать в режиме онлайн) при координации и поддержке Национального координационного центра по трансплантации органов, больницы 108, больницы E, больницы Дружбы, Ханойской кардиологической больницы и т. д.
После консультации с профессором Джаслин, директором Центра трансплантации легких Калифорнийского университета в Сан-Франциско (крупнейший престижный медицинский центр на Западе, США), профессором, доктором Ле Нгок Тханем (президентом Вьетнамской ассоциации кардиоторакальной хирургии), доктором Нгуен Конг Хыу (директором больницы E) было принято решение начать эту трансплантацию легких.
Операция была проведена 9 февраля 2024 года (в канун Нового года) и длилась 12 часов (с 10:00 до 22:00) доктором BSCC. Динь Ван Лыонг, директор Центральной больницы легких, вместе с врачами и экспертами Центральной больницы легких, в сотрудничестве с профессором, доктором Ле Нгок Тханем, ректором Университета медицины и фармации - Вьетнамского национального университета в Ханое, а также врачами и экспертами больницы E. Трансплантация прошла успешно на самом высоком уровне согласно стандартам Калифорнийского университета в Сан-Франциско.
В мире пересадка легких в основном проводится в развитых странах, поскольку это очень сложная и дорогостоящая методика пересадки органов, однако в Центральной больнице легких эта трансплантация была успешно проведена бедному пациенту в горном районе Баккан.
Успешная трансплантация является важным событием, свидетельствующим о замечательном прогрессе врачей Центральной больницы легких, получивших особые указания и внимание со стороны Министерства здравоохранения и Департамента медицинского обследования и управления лечением.
По данным ТС. По словам директора Центральной больницы легких Диня Ван Лыонга, бремя заболеваний легких имеет тенденцию к значительному росту, особенно после пандемии COVID-19, что делает необходимость разработки передовых и эффективных методов более актуальной, чем когда-либо, для удовлетворения потребностей людей.
Поэтому директор Центральной больницы легких надеется, что предложения по техническим процедурам трансплантации легких и регенеративной медицины будут одобрены Министерством здравоохранения, из которого медицинская страховка будет оплачивать трансплантацию легких, так что все больше пациентов, перенесших трансплантацию, смогут получить пользу.
Источник: https://baodautu.vn/tang-ty-le-ghep-tang-tu-nguoi-cho-chet-nao-d222067.html

![[Фото] Председатель Национальной ассамблеи Чан Тхань Ман встречается с выдающимися работниками нефтегазовой отрасли](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/1d0de4026b75434ab34279624db7ee4a)
![[Фото] Красота Хошимина — современного «супергорода» после 50 лет освобождения](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/18/81f27acd8889496990ec53efad1c5399)
![[Фото] Закрытие 4-го саммита Партнерства ради зеленого роста и глобальных целей](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/c0a0df9852c84e58be0a8b939189c85a)

![[Фото] Укрепление дружбы, солидарности и сотрудничества между армиями и народами двух стран](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/0c4d087864f14092aed77252590b6bae)
![[Фото] Газета Nhan Dan анонсирует проект «Люблю Вьетнам так сильно»](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/362f882012d3432783fc92fab1b3e980)



















![Легенда о шарфе Пьеу в северо-западном регионе [Культурный туризм во Вьетнаме]](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/14/ed2ef5ba2d64465e9651e78816007c13)




![[Фото] Генеральный секретарь То Лам принимает посла Франции во Вьетнаме Оливье Броше](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/49224f0f12e84b66a73b17eb251f7278)



























































Комментарий (0)