Bei einem 39-jährigen Patienten in Ho-Chi-Minh-Stadt wurde festgestellt, dass sich ein 5 cm großer Dickdarmpolyp zu Krebs im Frühstadium entwickelt hatte. Er unterzog sich einer radikalen Operation und wurde geheilt.
Frau Nguyen Thi Bach Duong (Da Lat City, Lam Dong) erzählte, dass sie in den letzten zwei Jahren oft unter blutigem Stuhl und Durchfall gelitten habe. Anfangs trat dieses Symptom nicht häufig auf, sie dachte, es handele sich um eine Verdauungsstörung und kaufte sich deshalb Medikamente zur Selbsteinnahme. Doch die Situation wird schlimmer. Bis sie ein brennendes Gefühl im Magen verspürte, aufstoßen musste und sieben bis acht Mal am Tag Stuhlgang hatte, ging sie Mitte April zur Untersuchung ins Tam Anh General Hospital.
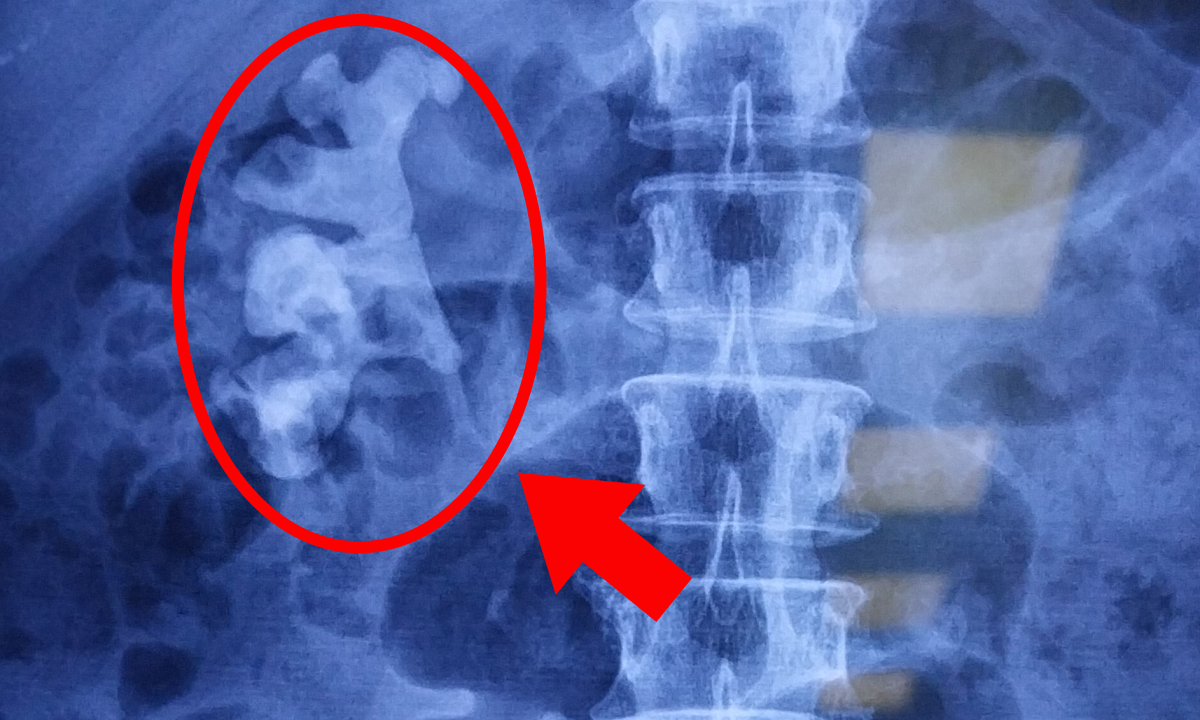
Dr. Nguyen Quoc Thai (Leiter der Abteilung für Verdauungschirurgie, Zentrum für Endoskopie und gastrointestinale endoskopische Chirurgie) führte eine Darmspiegelung und eine Computertomographie durch und stellte fest, dass der Patient einen Dickdarmpolypen von etwa 5 cm Größe hatte, der den gesamten Darm einnahm. Bei einer Endoskopie blockiert der derbe Tumor den Darm und blutet leicht, sodass das Endoskop nicht hindurchpasst. Pathologische Ergebnisse eines bösartigen Tumors im Frühstadium (Stadium 0).
Dickdarmpolypen sind kleine Läsionen, die sich auf der Oberfläche der innersten Schicht des Dickdarms, der sogenannten Schleimhaut, bilden. Normalerweise sind Dickdarmpolypen gutartig. Wenn jedoch nicht umgehend eingegriffen und behandelt wird, kann es zu zahlreichen Komplikationen kommen, beispielsweise zu Magen-Darm-Blutungen und Darmverschluss, und es kann, wie im Fall von Frau Duong, zu Dickdarmkrebs kommen.
Doktor Quoc Thai fügte hinzu, dass dieser Fall selten sei, da der Polyp groß sei und bereits in einem sehr frühen Stadium als bösartig erkannt werde. Der Tumor zeigt keine Anzeichen einer Ausbreitung oder Metastasierung, blockiert jedoch den Darm vollständig und kann nicht durch eine Endoskopie entfernt werden. Zur vollständigen Entfernung des Dickdarms und des Mastdarms ist eine laparoskopische Operation erforderlich. Im Vergleich zur offenen Operation bietet diese Methode Vorteile wie kleine Narben und eine schnellere Genesung.
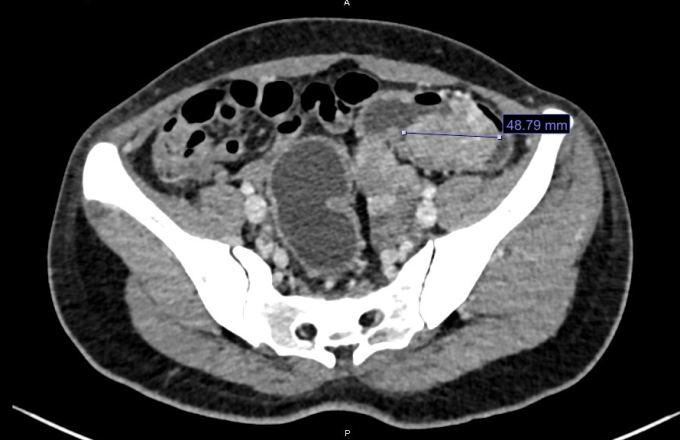
Im CT-Scan ist ein etwa 5 cm großer Tumor im Dickdarm zu sehen. Foto von : Hospital provided
Nach einer fast zweistündigen Operation erholte sich der Patient gut, die Operationswunde heilte schnell und sein Gesundheitszustand war stabil. Frühere Symptome wie Durchfall, blutiger Durchfall... sind vollständig verschwunden.
Der Patient ist jung und noch nicht alt genug für eine Magen-Darm-Endoskopie zur Krebsvorsorge (normalerweise ab 45 Jahren). Darüber hinaus geht der Patient bei ungewöhnlichen Symptomen nicht sofort zum Arzt, sondern wartet lange und muss operiert werden. Patienten müssen regelmäßig zu Kontrolluntersuchungen gehen, damit der Arzt überwachen und beurteilen kann, ob die Krankheit wieder aufgetreten ist oder nicht. Nach der Behandlung, sagte Frau Duong, sei ihr eine schwere Last von den Schultern genommen worden, ihr Lebensmut sei wiedergefunden worden und sie sei nicht mehr so besorgt gewesen wie damals, als sie die Diagnoseergebnisse zum ersten Mal in den Händen hielt.

Frau Bach Duong kam 20 Tage nach der Operation mit stabilem Gesundheitszustand zu einer Kontrolluntersuchung zurück. Foto : Vom Krankenhaus bereitgestellt
Doktor Quoc Thai empfiehlt, der Krankheit frühzeitig vorzubeugen, indem man einen gesunden Lebensstil pflegt, viel Obst und Gemüse isst und viel Wasser trinkt. regelmäßig täglich Sport treiben; Begrenzen Sie rotes Fleisch; Vermeiden Sie Alkoholmissbrauch und sagen Sie Nein zu Zigaretten. Menschen ab 45 Jahren sollten sich auf Magen-Darm-Krebs untersuchen lassen. Bei Personen, deren Familienmitglieder an Krebs erkrankt sind, kann das Screening-Alter früher liegen. Personen, die noch nicht im Screening-Alter sind, aber Symptome wie Bauchschmerzen, veränderte Stuhlgewohnheiten, blutigen Stuhl usw. aufweisen, sollten bald einen Arzt aufsuchen. Eine frühzeitige Erkennung der Krankheit trägt zu einer wirksamen Behandlung und hohen Heilungschancen bei.
Quyen Phan
* Der Name des Patienten wurde geändert.
[Anzeige_2]
Quellenlink






![[Foto] Premierminister Pham Minh Chinh empfängt den Vorsitzenden der Commercial Aircraft Corporation of China (COMAC)](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/14/93ca0d1f537f48d3a8b2c9fe3c1e63ea)











![[Video] Vietnamesische klinische Allergie- und Immunologie näher an internationale Standards heranführen](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/14/7cb0a51750ed491a9dbccb76f9a3c208)









![[Foto] Der Generalsekretär und Präsident Chinas Xi Jinping kommt in Hanoi an und beginnt einen Staatsbesuch in Vietnam](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/14/9e05688222c3405cb096618cb152bfd1)



























































Kommentar (0)