การปรับปรุงกรอบกฎหมายสำหรับการแพทย์ป้องกันให้สมบูรณ์แบบ
ในช่วงไม่กี่ปีที่ผ่านมา ระบบการป้องกันสุขภาพของประเทศเราได้รับการพัฒนาไปมาก แต่ยังไม่สามารถตอบสนองความต้องการด้านการดูแลสุขภาพของประชาชนได้ การแพทย์ป้องกันมักถูกมองว่าเป็นกำลังหลักที่รับผิดชอบในการ "เฝ้าประตู" เพื่อป้องกันโรคระบาด แต่การจะรับหน้าที่ที่ได้รับมอบหมายนั้นเป็นเรื่องยาก
หลักฐานคือการขาดแคลนวัคซีนอย่างรุนแรงและยาวนานในโครงการสร้างภูมิคุ้มกันขยายผลในปี 2566 และ 2567 ซึ่งทำให้เกิดช่องว่างในภูมิคุ้มกันของชุมชน ทำให้โรคระบาดจำนวนมากเกิดขึ้นอย่างรุนแรง ทุกปี ชาวเวียดนามหลายล้านคนต้องติดโรคที่ป้องกันได้ เช่น วัณโรค มาเลเรีย ไวรัสตับอักเสบ ซาร์ส ไข้หวัดใหญ่ HIV/เอดส์ เป็นต้น บทเรียนจากการระบาดของโควิด-19 หรือโรคอุบัติใหม่ล่าสุด เช่น โรคฝีดาษลิง ไข้หวัดนก H5N1 เป็นต้น ที่เข้ามาในประเทศของเรา แสดงให้เห็นถึงความสำคัญของระบบการดูแลสุขภาพเชิงป้องกัน
นายแพทย์ฮวง มินห์ ดึ๊ก อธิบดีกรมป้องกันโรค กระทรวงสาธารณสุข กล่าวว่า ระบบการป้องกันสุขภาพกำลังประสบปัญหาบางประการ รวมถึงช่องว่างทางกฎหมายและปัญหาในเอกสารกฎหมายปัจจุบันเกี่ยวกับการใช้มาตรการป้องกันใหม่ๆ เช่น ผลิตภัณฑ์ชีวภาพทางการแพทย์ ซึ่งถือเป็นข้อจำกัดในประเด็นการป้องกันโรคติดเชื้อเช่นกัน กฎหมายการป้องกันและควบคุมโรคติดเชื้อซึ่งบังคับใช้มาเป็นเวลา 18 ปี พบว่ามีข้อบกพร่องหลายประการและไม่เหมาะสมกับสถานการณ์ทางสังคมในทางปฏิบัติอีกต่อไป กลยุทธ์การลงทุนด้านการแพทย์ป้องกันต้องมุ่งเน้นไปที่การ "ปิดช่องว่าง" เหล่านี้ เพื่อปูทางไปสู่การบังคับใช้และนำนโยบายและข้อบังคับด้านการแพทย์ป้องกันไปปฏิบัติจริง
ดังนั้น กระทรวงสาธารณสุขจึงได้เสนอให้จัดทำกฎหมายป้องกันโรคฉบับใหม่ เพื่อแก้ไขข้อบกพร่องดังกล่าว และสร้างช่องทางทางกฎหมายที่มั่นคงให้ระบบสุขภาพครบวงจร มุ่งหวังที่จะยกระดับคุณภาพชีวิตของประชาชน
การแพทย์ป้องกันยังมีความอ่อนแอและขาดแคลนทรัพยากรบุคคลและสิ่งอำนวยความสะดวก
ปัจจุบันเครือข่ายการแพทย์ป้องกันของเวียดนามประกอบด้วยสถาบันเฉพาะทางระดับกลาง 7 แห่ง สถาบันเหล่านี้ดำเนินการงานเฉพาะทางเช่นการเฝ้าระวังโรค การวิจัยปัจจัยเสี่ยงด้านสุขภาพ ติดต่อสายด่วนให้บริการทางการแพทย์; การวิจัยและการฝึกอบรมทางวิทยาศาสตร์ อย่างไรก็ตาม ตามที่ผู้เชี่ยวชาญด้านสุขภาพระบุ ยังคงมีความทับซ้อนกันระหว่างกิจกรรมการเฝ้าระวังทางระบาดวิทยาและการเฝ้าระวังปัจจัยเสี่ยงของสถาบันเฉพาะทางและศูนย์ควบคุมและป้องกันโรค ทั้งนี้ หากเกิดการทับซ้อนกันในระดับบนและระดับล่าง ระบบการป้องกันสุขภาพก็จะอ่อนแอ ขาดทรัพยากรบุคคลและสิ่งอำนวยความสะดวก
มติที่ 18/2008/QH12 ของรัฐสภาในปี 2551 ระบุชัดเจนว่าควรจัดสรรงบประมาณสาธารณสุขอย่างน้อยร้อยละ 30 ให้กับการแพทย์ป้องกัน มติที่ 20-NQ/TW ปี 2560 ว่าด้วยการเสริมสร้างการคุ้มครอง ดูแล และปรับปรุงสุขภาพของประชาชนในสถานการณ์ใหม่ เสนอแนวทางแก้ไขเพื่อสร้างสรรค์นวัตกรรมการเงินด้านสุขภาพ โดยให้ความสำคัญกับการจัดสรรงบประมาณเป็นหลัก โดยให้อัตราการเติบโตของรายจ่ายด้านสุขภาพสูงกว่าอัตราการเติบโตของรายจ่ายงบประมาณแผ่นดิน อย่างไรก็ตาม ในปัจจุบันสัดส่วนรายจ่ายด้านการแพทย์ป้องกันในรายจ่ายงบประมาณแผ่นดินรวมด้านสาธารณสุขในท้องถิ่นแม้จะเพิ่มขึ้นเรื่อย ๆ ตลอดหลายปีที่ผ่านมาแต่ยังไม่ถึงร้อยละ 30 จึงไม่สามารถรับประกันการดำเนินกิจกรรมด้านการแพทย์ป้องกันได้อย่างมีประสิทธิภาพ
ข้อมูลจากกระทรวงสาธารณสุข ขณะนี้ศูนย์การแพทย์ป้องกันโรคในต่างจังหวัดถึงร้อยละ 50 จำเป็นต้องปรับปรุง ซ่อมแซม และสร้างใหม่ ในสถานที่หลายแห่ง ระบบห้องปฏิบัติการล้าสมัยและไม่มีอุปกรณ์ขั้นต่ำ ดังนั้นการทดสอบส่วนใหญ่จึงต้องพึ่งพาโรงพยาบาลในพื้นที่ งบประมาณสำหรับกิจกรรมป้องกันสุขภาพแม้จะได้รับความสนใจก็ยังไม่เพียงพอเมื่อเทียบกับความต้องการที่แท้จริง แหล่งเงินทุนสำหรับการบำรุงรักษาการจัดการโรคไม่ติดต่อส่วนใหญ่มาจากโปรแกรมและโครงการต่าง ๆ เงินทุนท้องถิ่นมีจำกัด ไม่แน่นอน และล่าช้า ซึ่งส่งผลกระทบอย่างมากต่อผลการดำเนินการตามเป้าหมายและแผนที่กำหนดไว้
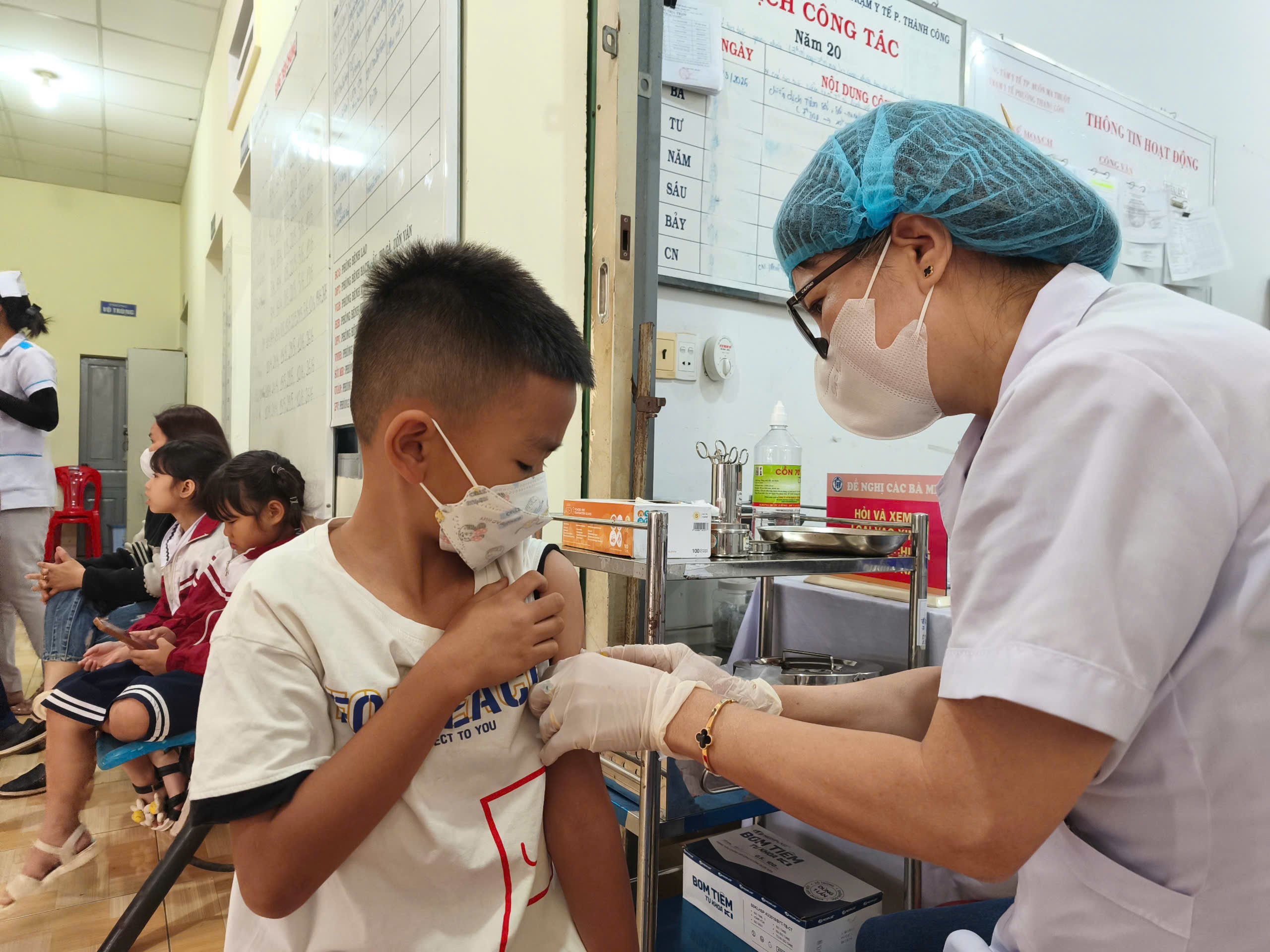
ในปัจจุบันทรัพยากรบุคลากรทางการแพทย์ในหลายๆ สถานที่ยังมีอยู่น้อยมากเมื่อเทียบกับความต้องการตรวจรักษาพยาบาลของประชาชน แพทย์และพยาบาลต้องทำงานในสภาพที่ขาดแคลนสิ่งอำนวยความสะดวก ทำให้ศูนย์การแพทย์สามารถดึงดูดบุคลากรที่มีคุณภาพได้ยากโดยเฉพาะในพื้นที่ห่างไกล พื้นที่ที่มีความยากลำบาก พื้นที่ภูเขา พื้นที่ชายแดน และเกาะต่างๆ
สำหรับโครงการจัดทำแผนงานเป้าหมายระดับชาติด้านการดูแลสุขภาพ ประชากร และการพัฒนา ในช่วงปี 2569-2578 นายกรัฐมนตรีขอเพิ่มเนื้อหาด้านการดูแลและปกป้องชีวิตและสุขภาพของประชาชนโดยมีเป้าหมายที่ชัดเจน การปรับปรุงศักยภาพการแพทย์ป้องกัน และส่งแพทย์และพยาบาลไปสู่ระดับรากหญ้าเพิ่มอีก 1,000 รายในปีนี้ นั่นคือคำสั่งของนายกรัฐมนตรีในการประชุมคณะกรรมการบริหารรัฐบาลและคณะกรรมการบริหารพรรครัฐบาลร่วมกับกระทรวงศึกษาธิการและการฝึกอบรมและกระทรวงสาธารณสุขเกี่ยวกับร่างและโครงการสำคัญที่จะส่งไปยังโปลิตบูโรในวันที่ 25 มีนาคม 2568
จัดเตรียมทรัพยากรบุคคลด้านการแพทย์ป้องกันและการดูแลสุขภาพเบื้องต้นเมื่อยกเลิกระดับอำเภอ
ในช่วงไม่กี่ปีที่ผ่านมา รัฐบาลและกระทรวงสาธารณสุขมีนโยบายและโครงการต่างๆ มากมายในการดึงดูดแพทย์ให้ไปทำงานในพื้นที่ภูเขา ซึ่งจะช่วยยกระดับคุณภาพการดูแลสุขภาพของประชาชนในระดับรากหญ้า โดยเฉพาะโครงการ "นำร่องแพทย์อาสาสมัครรุ่นเยาว์ไปทำงานในพื้นที่ภูเขา ห่างไกล ชายแดน เกาะ และพื้นที่ที่มีสภาพสังคมเศรษฐกิจที่ยากลำบากเป็นพิเศษ" ตามมติหมายเลข 585/QD-BYT ของกระทรวงสาธารณสุข ซึ่งดำเนินการมาตั้งแต่ปี 2560 ได้มีส่วนช่วยยกระดับคุณภาพการดูแลสุขภาพสำหรับประชาชนในระดับรากหญ้า
ตามคำกล่าวของรองศาสตราจารย์ ดร.เหงียน ตวน หุ่ง รองอธิบดีกรมการจัดองค์กรและบุคลากร กระทรวงสาธารณสุข รองอธิบดีโครงการ 585 ว่า ในปี 2563 หลังจากดำเนินการมาเป็นเวลา 8 ปี โครงการ 585 ได้เสร็จสิ้นขั้นตอนที่ 1 พร้อมผลลัพธ์ในทางปฏิบัติ โดยเพิ่มแพทย์มากกว่า 350 รายให้กับอำเภอยากจนใน 22 จังหวัดบนภูเขาทางตอนเหนือ จังหวัดภาคกลาง และพื้นที่สูงตอนกลาง โครงการนี้ได้สร้างความก้าวหน้าครั้งสำคัญให้กับภาคส่วนสาธารณสุขในการรับรองจำนวนบุคลากรที่มีคุณสมบัติสูงเพียงพอในจังหวัดบนภูเขา สร้างเงื่อนไขให้ประชาชนในเขตยากจนเข้าถึงบริการสุขภาพที่ดีได้ จำกัดสถานการณ์การส่งต่อการรักษา ช่วยลดภาระของโรงพยาบาลระดับสูง ประหยัดเวลาและต้นทุนสำหรับผู้ป่วย อย่างไรก็ตามในการดำเนินโครงการระยะที่ 2 กระทรวงสาธารณสุขประสบปัญหาเรื่องงบประมาณ
โครงการ 585 ของกระทรวงสาธารณสุขมีเป้าหมายคน 2 กลุ่ม กลุ่มแรกคือแพทย์ทั่วไปที่สำเร็จการศึกษาและอาสาไปทำงานในเขตยากจน รายที่ 2 เป็นแพทย์ประจำหน่วยบริการสาธารณสุขจังหวัดและอำเภอในพื้นที่ที่มีสภาพเศรษฐกิจและสังคมที่ยากลำบาก โดยเข้าร่วมโครงการโดยการถูกส่งไปฝึกอบรมเฉพาะทางที่โรงพยาบาลกลางเป็นเวลา 24 เดือนติดต่อกัน เมื่อกลับมาถึงถิ่นฐานแล้ว พวกเขาจะมุ่งมั่นทำงานที่สถานที่ส่งตัวเป็นเวลาขั้นต่ำ 5 ปี
นายแพทย์โล วัน ติญ ซึ่งปัจจุบันทำงานอยู่ที่ศูนย์การแพทย์เขตเดียนเบียนดง จังหวัดเดียนเบียน เป็นหนึ่งในแพทย์คนแรกๆ ของเขตที่เข้าร่วมโครงการ 585 นายแพทย์ติญกล่าวว่า หลังจากที่ได้รับการฝึกอบรมด้านศัลยกรรมที่มหาวิทยาลัยการแพทย์ฮานอย เมื่อกลับมาที่ท้องที่ของตนเอง เขาก็สามารถทำงานร่วมกับเพื่อนร่วมงานเพื่อจัดบริการทั้งหมดที่ได้รับมอบหมายให้กับโรงพยาบาลระดับ 3 และบริการอื่นๆ นอกเหนือไปจากระดับ เช่น การผ่าตัดถุงน้ำดี การผ่าตัดกระดูกต้นขา เป็นต้น แพทย์ของโครงการได้ช่วยให้ผู้คนเข้าถึงการดูแลทางการแพทย์เฉพาะทางได้ในพื้นที่ของตนเอง ทำให้ภาระค่าใช้จ่ายที่เพิ่มขึ้นจากระดับดังกล่าวลดลง
โครงการ 585 ได้ถูกดำเนินการมาเป็นเวลา 11 ปีแล้ว และผลลัพธ์ที่ได้เกินความคาดหวังเริ่มต้นเป็นอย่างมาก อย่างไรก็ตาม เพื่อเปลี่ยนแปลงรูปลักษณ์และปรับปรุงคุณภาพการดูแลสุขภาพเบื้องต้นในพื้นที่ที่ยากลำบากโดยเฉพาะอย่างค่อยเป็นค่อยไป โครงการ 585 จำเป็นต้องได้รับความเอาใจใส่และการลงทุนอย่างต่อเนื่องจากรัฐบาลเพื่อเปลี่ยนโครงการนำร่องนี้ให้เป็นนโยบาย
ในบริบทของการจัดแบ่งเขตการบริหาร การยกเลิกระดับอำเภออาจทำให้เกิดการเปลี่ยนแปลงในระบบสุขภาพ ซึ่งต้องให้ภาคส่วนสุขภาพเตรียมความพร้อมทรัพยากรบุคคลสำหรับภาคส่วนสุขภาพระดับรากหญ้า เร่งสร้างระเบียงกฎหมายสำหรับการแพทย์ป้องกัน สร้างเงื่อนไขดึงดูดทรัพยากรบุคคลสำหรับการดูแลสุขภาพระดับรากหญ้า และสร้างหลักประกันสุขภาพให้กับประชาชนในสถานการณ์ใหม่
การดึงดูดและรักษาทีมแพทย์ เภสัชกร และพยาบาล โดยเฉพาะผู้ที่มีวุฒิการศึกษาระดับปริญญาตรีขึ้นไป เพื่อทำงานในสถานพยาบาลระดับรากหญ้าและในสาขาการแพทย์ป้องกันในท้องถิ่น และเพื่อแก้ไขปัญหาทรัพยากรบุคคล การปรับปรุงค่าตอบแทน รวมถึงเบี้ยเลี้ยงพิเศษตามวิชาชีพ ถือเป็นเรื่องเร่งด่วน เกี่ยวกับเรื่องนี้ กระทรวงสาธารณสุขกำลังเร่งจัดทำร่าง พ.ร.ก. ควบคุมค่าใช้จ่ายบุคลากรทางการแพทย์ คาดว่าจะเสนอรัฐบาลในเดือนมิถุนายน 2568
ที่มา: https://nhandan.vn/chuan-bi-nguon-nhan-luc-y-te-du-phong-khi-bo-cap-huyen-post869429.html



![[ภาพ] นายกรัฐมนตรี Pham Minh Chinh ให้การต้อนรับรองนายกรัฐมนตรีแห่งสาธารณรัฐเบลารุส Anatoly Sivak](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/2/79cdb685820a45868602e2fa576977a0)
![[ภาพ] นายกรัฐมนตรี Pham Minh Chinh ให้การต้อนรับ CEO ของกลุ่ม Standard Chartered](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/2/125507ba412d4ebfb091fa7ddb936b3b)

![[ภาพ] สหายคำทาย สีพันดอน ผู้นำที่ร่วมส่งเสริมความสัมพันธ์เวียดนาม-ลาว](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/3/3d83ed2d26e2426fabd41862661dfff2)
![[ภาพ] โบราณวัตถุพิเศษที่พิพิธภัณฑ์ประวัติศาสตร์การทหารเวียดนามที่เกี่ยวข้องกับเหตุการณ์กล้าหาญในวันที่ 30 เมษายน](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/3/a49d65b17b804e398de42bc2caba8368)

![[วิดีโอ] ฮานอยจัดสรรยาอย่างเพียงพอเพื่อป้องกันและควบคุมโรคระบาดในช่วงเปลี่ยนฤดูกาล](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/3/ad5d4d3bad3b469ba636737dc4e6efd1)


![[วิดีโอ] เพิ่มความรับผิดชอบและสิทธิประโยชน์ในการให้การตรวจรักษาประกันสุขภาพ](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/3/c3e3c29e48d3425e8ea6a9c4c2b30640)











































































การแสดงความคิดเห็น (0)