ប្រសិនបើរកឃើញ និងព្យាបាលនៅដំណាក់កាលទី 1-2 ដំណាក់កាលដំបូង មហារីកសួតអាចព្យាបាលបានទាំងស្រុងជាមួយនឹងអត្រារស់រានមានជីវិតរហូតដល់ 80% បន្ទាប់ពី 10 ឆ្នាំ។
ព័ត៌មានវេជ្ជសាស្ត្រនៅថ្ងៃទី 21 ខែមករា៖ ឱកាសខ្ពស់នៃការរស់រានមានជីវិតនៅពេលដែលជំងឺមហារីកសួតត្រូវបានរកឃើញឆាប់
ប្រសិនបើរកឃើញ និងព្យាបាលនៅដំណាក់កាលទី 1-2 ដំណាក់កាលដំបូង មហារីកសួតអាចព្យាបាលបានទាំងស្រុងជាមួយនឹងអត្រារស់រានមានជីវិតរហូតដល់ 80% បន្ទាប់ពី 10 ឆ្នាំ។
អត្រារស់រានមានជីវិត 80% បន្ទាប់ពី 10 ឆ្នាំចំពោះអ្នកជំងឺដែលមានជំងឺមហារីកសួតដំណាក់កាលដំបូង
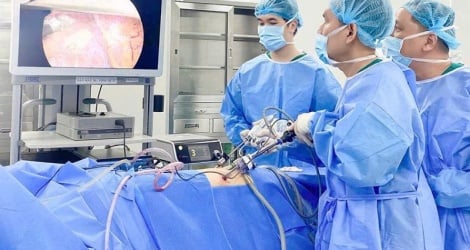
នៅក្នុងកម្មវិធីពិគ្រោះសុខភាពតាមប្រព័ន្ធអនឡាញដែលមានប្រធានបទ "ការវះកាត់រាតត្បាតតិចតួចដើម្បីព្យាបាលជំងឺមហារីកសួតដំណាក់កាលដំបូង" ដែលធ្វើឡើងថ្មីៗនេះ អ្នកជំនាញបានចែករំលែកអំពីវិធីសាស្ត្រវះកាត់រាតត្បាតតិចតួច ជាពិសេសគុណសម្បត្តិនៃការវះកាត់ដោយមនុស្សយន្តក្នុងការព្យាបាលជំងឺមហារីកសួតដំណាក់កាលដំបូង។
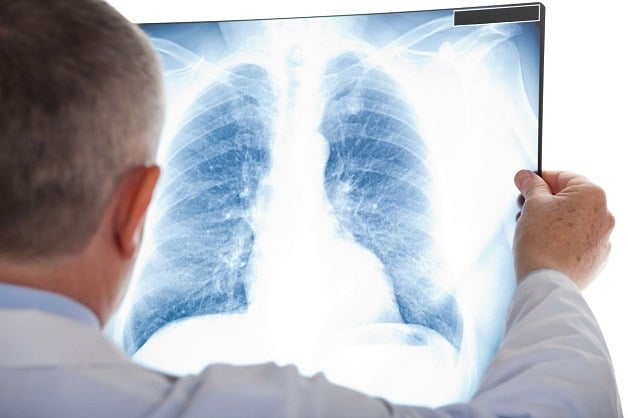 |
| មហារីកសួតគឺជាជំងឺដ៏គ្រោះថ្នាក់មួយ ព្រោះវាពិបាកក្នុងការរកឃើញនៅដំណាក់កាលដំបូង។ |
យោងតាមលោកវេជ្ជបណ្ឌិត Nguyen Huu Uoc អ្នកជំនាញខាងសរសៃឈាមបេះដូងដ៏ល្បីឈ្មោះ អ្នកជំងឺមហារីកសួតភាគច្រើនត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានជំងឺនេះនៅដំណាក់កាលទី 3 ឬទី 4 ។ ទាំងនេះគឺជាដំណាក់កាលយឺត ដែលការព្យាបាលមានកម្រិត ឬមិនអាចព្យាបាលបានទាំងស្រុង ហើយភាគច្រើនជាជំងឺខ្សោយបេះដូង។
ជំងឺមហារីកសួតបច្ចុប្បន្នកំពុងបង្ហាញពីទំនោរទៅរកភាពក្មេងជាងវ័យ ដោយសារកត្តាដូចជាបរិយាកាសរស់នៅ ការជក់បារីសកម្ម និងអកម្ម ការបំពុលបរិយាកាស និងជាពិសេសការផ្លាស់ប្តូរហ្សែនដែលបង្កើនហានិភ័យនៃជំងឺមហារីក។ ដូច្នេះ វិធីសាស្ត្រសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺមហារីកសួតកំពុងត្រូវបានបង្កើតជាបណ្តើរៗ ដែលបច្ចេកទេសក្នុងការស្វែងរកការផ្លាស់ប្តូរហ្សែនដើរតួនាទីយ៉ាងសំខាន់។
យោងតាមលោកវេជ្ជបណ្ឌិត Nguyen Huu Uoc អ្នកជំងឺភាគច្រើនមកពិនិត្យយ៉ាងសកម្ម ដោយសារអត្រានៃការរកឃើញជំងឺនេះនៅដំណាក់កាលដំបូងគឺខ្ពស់ជាង។ មន្ទីរពេទ្យបន្តវិនិយោគ និងបង្កើតបច្ចេកទេសថ្មីសម្រាប់ការធ្វើរោគវិនិច្ឆ័យដំបូងនៃជំងឺមហារីកសួត និងមហារីកដទៃទៀត ហើយស្នើដំណោះស្រាយព្យាបាលទាន់ពេលវេលា និងមានប្រសិទ្ធភាព។
មហារីកសួតគឺជាជំងឺដ៏គ្រោះថ្នាក់មួយ ព្រោះវាពិបាកក្នុងការរកឃើញនៅដំណាក់កាលដំបូង។ សញ្ញានៃជំងឺមហារីកសួត ជារឿយៗងាយយល់ច្រឡំជាមួយនឹងជំងឺផ្សេងៗដូចជា ឈឺបំពង់ក រលាកផ្លូវដង្ហើម ឬបញ្ហាសរសៃឈាមបេះដូង។
រោគសញ្ញាទូទៅគឺ ក្អកយូរ ឈឺបំពង់ក រលាកផ្លូវដង្ហើម។ ឈឺទ្រូង (ដោយសារតែការបង្ហាប់ដុំសាច់), ឈឺខ្នងស្មា, ឈឺខ្នង។ សំឡេងស្អក។ ក្អកមានឈាម ដកដង្ហើម។ ឈឺសាច់ដុំនិងស្មា។
វេជ្ជបណ្ឌិតបានផ្តល់អនុសាសន៍ថាអ្នកដែលមានកត្តាហានិភ័យគួរតែពិនិត្យរកមើលជំងឺមហារីកសួតឱ្យបានឆាប់ ជាពិសេសអ្នកដែលមានអាយុលើសពី 50 ឆ្នាំ ជក់បារីខ្លាំង ធ្វើការក្នុងបរិយាកាសពុល ប៉ះពាល់នឹងវិទ្យុសកម្ម ឬមានលក្ខខណ្ឌវេជ្ជសាស្ត្រ។
ជាមួយនឹងការអភិវឌ្ឍនៃការវះកាត់រាតត្បាតតិចតួច ការវះកាត់ thoracoscopic ឥឡូវនេះត្រូវបានគេប្រើយ៉ាងទូលំទូលាយក្នុងការព្យាបាលជំងឺមហារីកសួតដំណាក់កាលដំបូង។
បច្ចេកទេសនេះជួយរកឃើញដំបៅតូចៗ ដោយហេតុនេះអាចព្យាបាលបានយ៉ាងមានប្រសិទ្ធភាព។ អ្នកជំងឺក្រោយការវះកាត់នឹងត្រូវបានតាមដានយ៉ាងដិតដល់ និងធ្វើការស្កេន CT តាមកាលកំណត់នៅអាយុ 1, 3, 6 ខែ និង 1 ឆ្នាំ។ ប្រសិនបើមិនមានសញ្ញានៃការកើតឡើងវិញទេ អ្នកជំងឺនឹងត្រូវបានគេចាត់ទុកថាជាសះស្បើយបន្ទាប់ពី 2-5 ឆ្នាំ។
ជាមួយនឹងការធ្វើរោគវិនិច្ឆ័យដំបូង និងការវះកាត់រាតត្បាតតិចតួច អត្រាជោគជ័យក្នុងការព្យាបាលជំងឺមហារីកសួតដំណាក់កាលដំបូងអាចមានដល់ទៅជាង 90% ។ ដូច្នេះ អ្នកជំនាញលើកទឹកចិត្តអ្នកជំងឺឱ្យមកពិនិត្យ និងព្យាបាលឱ្យបានឆាប់ ដើម្បីទទួលបានលទ្ធផលល្អបំផុត។
ប្រព័ន្ធមនុស្សយន្ត Davinci XI ជំនាន់ចុងក្រោយ អនុញ្ញាតឱ្យវេជ្ជបណ្ឌិតធ្វើការវះកាត់ដ៏ស្មុគស្មាញ ជាមួយនឹងភាពជាក់លាក់ខ្ពស់ សុវត្ថិភាពខ្ពស់ និងពេលវេលានៃការជាសះស្បើយលឿនជាងមុន។
លើការវះកាត់ដោយអង់ដូស្កុបសម្រាប់ជំងឺមហារីកសួតដំណាក់កាលដំបូង។ នេះគឺជាវិធីសាស្ត្រវះកាត់ដ៏ពេញនិយមមួយនៅក្នុងពិភពលោក ហើយត្រូវបានគេអនុវត្តយ៉ាងទូលំទូលាយផងដែរនៅក្នុងប្រទេសវៀតណាមនាពេលបច្ចុប្បន្ននេះ។
ការវះកាត់ដោយមនុស្សយន្តជួយគ្រូពេទ្យគ្រប់គ្រងដៃមនុស្សយន្ត កាត់បន្ថយការញ័រ ឬអស់កម្លាំងសម្រាប់វេជ្ជបណ្ឌិត។ ប្រព័ន្ធកាមេរ៉ា 3D ជួយក្នុងការសង្កេតយ៉ាងច្បាស់នូវរចនាសម្ព័ន្ធកាយវិភាគសាស្ត្រអំឡុងពេលវះកាត់ ដោយហេតុនេះបង្កើនភាពត្រឹមត្រូវ និងកាត់បន្ថយហានិភ័យនៃផលវិបាក។
ការរកឃើញជំងឺមហារីកពោះវៀនធំដំណាក់កាលចុងក្រោយ តាមរយៈរោគសញ្ញានៃភាពអស់កម្លាំងយូរ
អ្នកស្រី L. អាយុ 65 ឆ្នាំ ជាស្ត្រីដែលមានសុខភាពល្អ ប៉ុន្តែថ្មីៗនេះ ចាប់ផ្តើមមានអារម្មណ៍អស់កម្លាំងជាប់លាប់ និងញ័រទ្រូងបន្ទាប់ពីញ៉ាំ។ រោគសញ្ញាទាំងនេះមិនច្បាស់ទេ ហើយអាចងាយយល់ច្រឡំជាមួយនឹងបញ្ហារំលាយអាហារទូទៅ។
នៅពេលដែលស្ថានភាពនេះមិនប្រសើរឡើង លោកស្រី L. បានសម្រេចចិត្តទៅពិនិត្យសុខភាពទូទៅ។ លទ្ធផលនៃការពិនិត្យ និងធ្វើតេស្តនៅគ្លីនិក Tam Anh ខណ្ឌ៧ បានធ្វើឱ្យនាងភ្ញាក់ផ្អើលនៅពេលនាងរកឃើញមហារីកពោះវៀនធំដំណាក់កាលទី 3B ដោយមានកោសិកាមហារីកបានរាលដាលដល់កូនកណ្តុរ។
យោងតាមលោក Master វេជ្ជបណ្ឌិត Ngo Hoang Kien Tam ដែលជាអ្នកឯកទេសផ្នែកចុងពោះវៀនធំ បើទោះបីជាអ្នកជំងឺមិនមានរោគសញ្ញាធម្មតាដូចជាគ្រុនក្តៅ ឬស្រកទម្ងន់ ភាពស្លេកស្លាំងធ្ងន់ធ្ងរ និងអស់កម្លាំងយូរ គឺជាសញ្ញាសំខាន់ដើម្បីរកឱ្យឃើញជំងឺមហារីកពោះវៀនធំ។
លទ្ធផលតេស្តឈាមរបស់កញ្ញា ឡាន បានបង្ហាញថា សន្ទស្សន៍អេម៉ូក្លូប៊ីនរបស់នាងបានធ្លាក់ចុះមកត្រឹម ៧.០ ក្រាម/dl ខណៈសន្ទស្សន៍ធម្មតាចំពោះស្ត្រីមានចាប់ពី ១២ ទៅ ១៦ ក្រាម/dl។ ភាពស្លេកស្លាំងនេះហើយ ដែលធ្វើឲ្យនាងមានអារម្មណ៍អស់កម្លាំង និងខ្វះថាមពល។
លើសពីនេះ លទ្ធផលស្កែន CT (CT) នៃពោះបានបង្ហាញពីការឡើងក្រាស់នៃជញ្ជាំងពោះវៀន ការបាត់បង់រចនាសម្ព័ន្ធនៃពោះវៀនធំឆ្លងកាត់នៅការបត់បែននៃថ្លើម ការជ្រៀតចូលនៃជាតិខ្លាញ់ និងកូនកណ្តុរតូចៗជុំវិញ។
តាមរយៈការឆ្លុះពោះវៀនធំ វេជ្ជបណ្ឌិតបានរកឃើញដុំពកនៅក្នុងការបត់បែននៃពោះវៀនធំដែលមានផ្ទៃដំបៅដែលងាយហូរឈាម។
បន្ទាប់ពីធ្វើការវះកាត់ polypectomy និងការធ្វើកោសល្យវិច័យ លទ្ធផលបានបង្ហាញថា polyp នៅក្នុងការបត់បែនរបស់ hepatic គឺជាដុំសាច់មហារីកប្រភេទ tubular adenocarcinoma ដែលមានលក្ខណៈខុសប្លែកគ្នាកម្រិតមធ្យម ដោយលុកលុយស្រទាប់ខាងក្រៅនៃពោះវៀនធំ ខណៈដែល polyp hyperplastic កម្រិតទាបគឺស្លូត។ dysplasia កម្រិតខ្ពស់ត្រូវបានចាត់ទុកថាជាមហារីកមុន ហើយមានលទ្ធភាពប្រែទៅជាមហារីក ប្រសិនបើមិនបានព្យាបាលទាន់ពេល។
លទ្ធផលរោគវិទ្យាបានបង្ហាញពីជំងឺមហារីកពោះវៀនធំដំណាក់កាលទី 3B ជាមួយនឹងកូនកណ្តុរមេតាទិចមួយចេញពីកូនកណ្តុរចំនួន 14 ដែលបានយកគំរូតាម។ នេះជាហេតុផលមួយក្នុងចំណោមហេតុផលដែលមហារីកពោះវៀនធំដំណាក់កាលចុងក្រោយមានអត្រារស់រានមានជីវិតទាប ប៉ុន្តែប្រសិនបើរកឃើញនៅដំណាក់កាលដំបូង ឱកាសនៃការព្យាបាលពេញលេញអាចឡើងដល់ 95% ។
បន្ទាប់ពីសុខភាពរបស់នាងមានស្ថេរភាព អ្នកស្រី L. ត្រូវបានគេគ្រោងធ្វើការវះកាត់ laparoscopic ដើម្បីយកពោះវៀនធំខាងស្តាំ និងកូនកណ្តុរចេញ។ ការវះកាត់បានធ្វើឡើងដោយមានការគាំទ្រពីបច្ចេកវិទ្យាវះកាត់ 3D/4K ICG Rubina Karl Storz ដែលជួយឱ្យវេជ្ជបណ្ឌិតសង្កេតកាន់តែច្បាស់ និងត្រឹមត្រូវក្នុងពេលវះកាត់។ ក្នុងពេលជាមួយគ្នានេះ ការប្រើប្រាស់ថ្នាំជ្រលក់ ICG (Indocyanine Green) ជួយពិនិត្យការផ្គត់ផ្គង់ឈាមនៅ anastomosis កាត់បន្ថយហានិភ័យនៃការលេចធ្លាយ anastomotic បន្ទាប់ពីការវះកាត់។
មហារីកពោះវៀនធំគឺជាជំងឺមួយក្នុងចំណោមជំងឺទូទៅបំផុតនៃបំពង់រំលាយអាហារ និងជាមូលហេតុចម្បងទីបីនៃការស្លាប់ដោយសារជំងឺមហារីក។
នៅប្រទេសវៀតណាម ចំនួនករណីមហារីកពោះវៀនធំកំពុងកើនឡើង ជាពិសេសចំពោះអ្នកដែលមានរបបអាហារគ្មានវិទ្យាសាស្ត្រ ហាត់ប្រាណតិចតួច ឬទម្លាប់ជក់បារី។
មហារីកពោះវៀនធំនៅដំណាក់កាលដំបូងស្ទើរតែគ្មានរោគសញ្ញាច្បាស់លាស់ ដូច្នេះការរកឃើញជំងឺនេះនៅដំណាក់កាលដំបូងគឺពិបាកណាស់។ សញ្ញានៃជំងឺដូចជាលាមកមានឈាម ការផ្លាស់ប្តូរទម្លាប់ពោះវៀន ការផ្លាស់ប្តូររូបរាងលាមក ឈឺពោះ tenesmus ឬភាពស្លេកស្លាំង អាចងាយយល់ច្រឡំជាមួយនឹងជំងឺរំលាយអាហារទូទៅ។
ការហូរឈាម និងការបាត់បង់ឈាម គឺជារោគសញ្ញាទូទៅចំពោះអ្នកជំងឺដែលមានជំងឺមហារីកពោះវៀនធំដំណាក់កាលចុងក្រោយ ហើយក្នុងករណីរបស់លោកស្រី ឡាន ស្ថានភាពនេះបានស្ងប់ស្ងាត់អស់រយៈពេលជាយូរ ដោយមិនត្រូវបានគេរកឃើញរហូតដល់គាត់មានអារម្មណ៍អស់កម្លាំង និងអស់កម្លាំង។ ប្រសិនបើជំងឺនេះមិនត្រូវបានរកឃើញភ្លាមៗនោះ ផលវិបាកដ៏គ្រោះថ្នាក់ដូចជាការស្ទះពោះវៀន ឬការហូរឈាមក្រពះពោះវៀនអាចកើតឡើង។
ដើម្បីការពារជំងឺមហារីកពោះវៀន លោកវេជ្ជបណ្ឌិត Tam បានផ្តល់អនុសាសន៍ថា មនុស្សគួរតែបង្កើតរបៀបរស់នៅដែលមានសុខភាពល្អ កាត់បន្ថយកត្តាហានិភ័យ និងជាពិសេសត្រូវពិនិត្យសុខភាពជាប្រចាំ និងធ្វើតេស្ដស្កែនដូចជា ឆ្លុះពោះវៀនធំ ដើម្បីរកឱ្យឃើញជំងឺនេះទាន់ពេល។ ការរកឃើញដំបូងនៃជំងឺមហារីកពោះវៀនអាចជួយព្យាបាលវាឱ្យមានប្រសិទ្ធភាព កាត់បន្ថយការស្លាប់ និងផ្តល់ឱ្យអ្នកជំងឺនូវឱកាសនៃការរស់រានមានជីវិតរយៈពេលវែង។
ជំងឺរលាកទងសួតប្រែទៅជាជំងឺបេះដូងធ្ងន់ធ្ងរ
លោក T. អាយុ 35 ឆ្នាំ មានគ្រុនក្តៅយូរ ក្អកខ្លាំង និងពិបាកដកដង្ហើមអស់រយៈពេលមួយខែ។ ដំបូងឡើយគាត់គិតថាគាត់មានជំងឺរលាកទងសួតក៏ទិញថ្នាំមកលេបខ្លួនឯង។
ទោះជាយ៉ាងណាក៏ដោយ ការក្អក អស់កម្លាំង និងពិបាកដកដង្ហើមកាន់តែធ្ងន់ធ្ងរ ដែលបណ្តាលឱ្យគាត់ស្រកទម្ងន់ 3.5 គីឡូក្រាម។ ថ្វីត្បិតតែគាត់ត្រូវបានព្យាបាលជម្ងឺរលាកទងសួតនៅមណ្ឌលសុខភាពក៏ដោយ ក៏អាការមិនប្រសើរឡើង ដោយបង្ខំគាត់ឱ្យទៅមន្ទីរពេទ្យឯកទេសដើម្បីពិនិត្យ។
នៅទីនេះ គ្រូពេទ្យបានរកឃើញបញ្ហាធ្ងន់ធ្ងរជាងនេះ។ លទ្ធផលនៃការពិនិត្យបានបង្ហាញថា បន្ទប់បេះដូងទាំងបួនរបស់លោក T មានការរីកធំខ្លាំង អមដោយដុំដែកដែលមានទំហំ 13×5 mm នៅក្នុងរង្វង់សន្ទះ aortic ។ លើសពីនេះទៀតប្រហោងឆ្អឹងខាងស្តាំ - ផ្នែកនៃឫស aortic ត្រូវបានពង្រីកនិងប្រេះឆាដែលបណ្តាលឱ្យមានសន្ទះបិទបើកក្នុងកម្រិតមធ្យម។
លោក T. ចែករំលែកថា តាំងពីកំណើតមក គាត់មានពិការភាពបេះដូងពីកំណើត៖ ពិការភាព ventricular septal defect ។ នេះគឺជាពិការភាពបេះដូងពីកំណើតដែលបណ្តាលឱ្យមានរន្ធរវាង ventricles ទាំងពីរដែលមានទីតាំងនៅខាងក្រោមសន្ទះសួតនៅលើ ventricle ខាងស្តាំ។ ឈាមដែលសម្បូរអុកស៊ីហ្សែនចេញពី ventricle ខាងឆ្វេងបន្ទាប់មកឆ្លងកាត់រន្ធ ហើយលាយជាមួយឈាមដែលខ្វះអុកស៊ីសែននៅក្នុង ventricle ខាងស្តាំ។
បើតាមគ្រូពេទ្យព្យាបាល អ្នកជំងឺមិនបានតាមដាន ហើយត្រឡប់មកពិនិត្យវិញ អស់រយៈពេលជាងដប់ឆ្នាំ បណ្តាលឱ្យខូចមុខងារ ventricular septal ដំបូង នាំឱ្យកើតជំងឺដាច់សរសៃឈាមខួរក្បាលខាងស្តាំ ដាច់សរសៃឈាមខួរក្បាល ចុងក្រោយបណ្តាលឱ្យខ្សោយបេះដូងធ្ងន់ធ្ងរ។
ភាពស្មុគស្មាញនេះមិនសូវកើតមានទេក្នុងរយៈពេលថ្មីៗនេះ ដោយសារករណីភាគច្រើននៃពិការភាព ventricular septal ត្រូវបានរកឃើញ និងព្យាបាលឱ្យបានឆាប់។ វេជ្ជបណ្ឌិតក៏បាននិយាយផងដែរថា មូលហេតុទូទៅនៃការដាច់រលាត់នៃប្រហោងឆ្អឹងខាងស្តាំ គឺរលាក endocarditis ដូច្នេះការពិនិត្យដោយប្រុងប្រយ័ត្ន និងការវាយតម្លៃស្ថានភាពរបស់អ្នកជំងឺមានសារៈសំខាន់ណាស់។
គ្រូពេទ្យបានធ្វើការវះកាត់ដើម្បីយកដុំសាច់ដែលដុះនៅគែមនៃប្រហោងឆ្អឹង ventricular septal defect កាត់ និងបង្កើតឡើងវិញនូវប្រហោងឆ្អឹងខាងស្តាំដែលដាច់រលាត់ និងជួសជុលសន្ទះ aortic ។ បើប្រៀបធៀបជាមួយនឹងការជំនួសសន្ទះបិទបើក ការវះកាត់ជួសជុលសន្ទះ aortic គឺពិបាកជាង។ គ្រូពេទ្យវះកាត់ត្រូវមានការយល់ដឹងល្អអំពីរចនាសម្ព័ន្ធកាយវិភាគសាស្ត្របីវិមាត្រនៅក្នុងតំបន់នេះ។
បន្ទាប់ពីការវះកាត់ ការកន្ត្រាក់បេះដូង និងជំងឺខ្សោយបេះដូងរបស់លោក T មានភាពប្រសើរឡើងគួរឱ្យកត់សម្គាល់។ គាត់ត្រូវបានព្យាបាលដោយថ្នាំ vasopressors ក្នុងកម្រិតទាប សន្ទះ aortic ដំណើរការបានល្អ ពិការភាពត្រូវបានបិទ ប្រហោងឆ្អឹងខាងស្តាំត្រូវបានបង្កើតឡើងយ៉ាងល្អ ហើយមិនមានផលវិបាកនៃការវះកាត់នោះទេ។ អ្នកជំងឺត្រូវបានរំសាយចេញ ហើយសុំឱ្យត្រឡប់មកពិនិត្យសុខភាពជាប្រចាំ ដើម្បីតាមដានស្ថានភាពសុខភាពរបស់គាត់។
Infundibular ventricular septal defect គឺជាប្រភេទដ៏កម្រមួយនៃពិការភាពបេះដូងពីកំណើតដែលមានប្រហែល 5-7% នៃករណីពិការភាព ventricular septal ។ ប្រសិនបើរន្ធនោះតូច ហើយមិនប៉ះពាល់ដល់រចនាសម្ព័ន្ធនៅក្បែរនោះ ហើយមិនមានផលវិបាក ការវះកាត់មិនត្រូវបានទាមទារទេ ព្រោះរន្ធអាចបិទដោយខ្លួនឯង នៅពេលដែលអ្នកជំងឺកាន់តែចាស់។ ទោះជាយ៉ាងណាក៏ដោយ អ្នកជំងឺនៅតែត្រូវតាមដានជាប្រចាំ ដើម្បីរកមើលរោគសញ្ញា ប្រសិនបើមាន។
នៅពេលដែលពិការភាព ventricular septal មានទំហំមធ្យម ឬធំជាង អមដោយការពង្រីកបន្ទប់បេះដូង ការលើសឈាមក្នុងសួតចំពោះកុមារ ឬការរីកដុះដាលនៃសន្ទះ aortic regurgitation ចំពោះមនុស្សពេញវ័យ អ្នកជំងឺត្រូវការការវះកាត់។
ប្រសិនបើមិនបានតាមដាន និងព្យាបាលឲ្យបានត្រឹមត្រូវទេ ជំងឺអាចវិវត្តន៍ទៅកើត ដែលបង្កឱ្យមានផលវិបាកដ៏គ្រោះថ្នាក់ដូចជា ជំងឺខ្សោយបេះដូង លើសឈាមក្នុងសួត រលាកស្រោមបេះដូងឆ្លង ចង្វាក់បេះដូងលោតខុសប្រក្រតី និងជំងឺសន្ទះបេះដូង។
ប្រភព៖ https://baodautu.vn/tin-moi-y-te-ngay-211-co-hoi-song-cao-khi-phat-hien-ung-thu-phoi-som-d241594.html


![[រូបថត] អបអរសាទរខួបលើកទី 70 នៃរោងពុម្ព Nhan Dan](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/15/a7a2e257814e4ce3b6281bd5ad2996b8)


![[រូបថត] មេដឹកនាំវៀតណាម និងចិនចូលរួមកិច្ចប្រជុំមិត្តភាពប្រជាជនរវាងប្រទេសទាំងពីរ](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/15/7d45d6c170034d52be046fa86b3d1d62)
![[រូបថត] Tan Son Nhat Terminal T3 - គម្រោងសំខាន់បានបញ្ចប់មុនកាលវិភាគ](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/15/85f0ae82199548e5a30d478733f4d783)
![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh ធ្វើការជាមួយសហគ្រាសរដ្ឋលើការផ្លាស់ប្តូរឌីជីថល និងជំរុញកំណើន](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/15/f55bfb8a7db84af89332844c37778476)





















![[រូបថត] ពិធីទទួលស្វាគមន៍អគ្គលេខាធិកា និងជាប្រធានរដ្ឋចិន Xi Jinping](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/15/ef636fe84ae24df48dcc734ac3692867)





























































Kommentar (0)