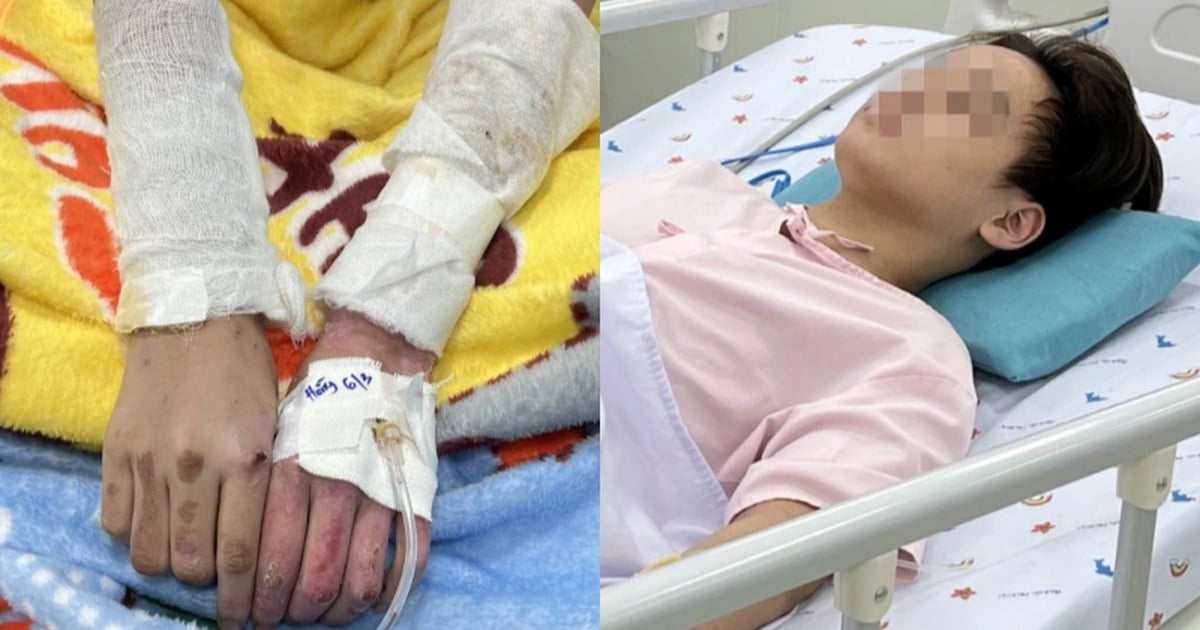
Dementsprechend wurde bei der Schwangerschaftsuntersuchung bei der schwangeren Frau NPPA (27 Jahre alt, wohnhaft im Bezirk 3, Ho-Chi-Minh-Stadt) in der 21. Schwangerschaftswoche eine fetale Herzanomalie mit der Diagnose einer fortschreitenden Aortenklappenstenose festgestellt. Bei der schwangeren Frau wurden eine Fruchtwasseruntersuchung und ein genetischer Array-Test durchgeführt, die keine Auffälligkeiten zeigten.
Am 11. Januar war der Fötus 29 Wochen alt und litt an einer schweren Aortenklappenstenose. Nach Rücksprache kamen alle Experten für fetale und pädiatrische Kardiologie zu dem Schluss, dass ohne eine dringende fetale Intervention oder eine späte Intervention nach der 30. Schwangerschaftswoche zur Erweiterung der Aortenklappe eine sehr hohe Wahrscheinlichkeit besteht, dass der Fötus im Mutterleib verloren geht und die Totgeburtenrate über 50 % liegt. Alternativ könnte es beim Fötus zu einem hypoplastischen Linksventrikelsyndrom und einer einventrikulären Herzwand kommen (nach der Geburt müsste das Kind mehrere Operationen durchlaufen, um vorübergehend den einventrikulären Kreislauf wiederherzustellen, oder es müsste vollständig mit einer Herztransplantation behandelt werden).
Kardiologen sind sich einig, dass zu diesem Zeitpunkt eine fetale kardiovaskuläre Intervention angebracht ist. Es wird jedoch erwartet, dass die Position des Fötus für einen Herzeingriff ungünstig ist, da zu viel Fruchtwasser vorhanden ist, der Fötus seine Position ständig ändert und sich die Position des Fötus häufig ändert, so dass der Eingriff schwierig durchzuführen ist und möglicherweise nicht erfolgreich ist. Außerdem muss auf das Risiko hingewiesen werden, dass das Herz des Fötus während des Eingriffs verloren geht.

Dr. Tang Chi Thuong, Direktor des Gesundheitsministeriums, beriet sich mit den Leitern zweier Krankenhäuser und dem Team für fetale Interventionen, bevor der Eingriff an der schwangeren Frau und dem Fötus vorgenommen wurde.
Der Verlauf dieser speziellen Operation verlief genau wie vom Kinderkardiologen vorhergesagt. Der Fötus veränderte ständig seine Position, sodass es sehr schwierig war, die Nadel in die linke Herzkammer und bis zur Aortenklappe einzuführen.
Das Interventionsteam aus Experten des Tu Du-Krankenhauses benötigte 20 Minuten, um die Nadel in die richtige Position zu bringen, und übergab sie dann an das Herzklappenteam des Kinderkrankenhauses 1, um den letzten wichtigen Schritt der Erweiterung der Aortenklappe durchzuführen. Die Mutter wurde dann 15 Minuten lang im Operationssaal überwacht und der fetale Perikarderguss war stabil.
Die Operation endete am selben Tag um 11 Uhr und war ein großer Erfolg. Die schwangere Frau wurde nach der Operation engmaschig überwacht. Bis 13:00 Uhr Heute Nachmittag war der fetale Perikarderguss gut unter Kontrolle, die fetale Herzfrequenz war normal und der Zustand der Mutter war stabil.
Zuvor hatte das oben genannte Team des Tu Du Hospital und des Children's Hospital 1 am 4. Januar auch die erste fetale interventionelle Kardiologieoperation in Vietnam durchgeführt. So auch bei der schwangeren Frau L. (Jahrgang 1996), die zum ersten Mal schwanger ist und in Da Nang betreut wird. Frau L. wurde in das Tu Du-Krankenhaus eingeliefert, weil festgestellt wurde, dass der Fötus schwere Herzfehler, einen angeborenen Defekt in Form einer fehlenden Pulmonalklappe und eine Hypoplasie des rechten Ventrikels aufwies.
Während der Überwachung im Tu Du-Krankenhaus zeigten sich Anzeichen einer Verschlechterung der fetalen Herzerkrankung, und es bestand die Gefahr eines Todes im Mutterleib oder unmittelbar nach der Geburt. Nach dem Eingriff an der fetalen Herzklappe zeigte die Ultraschalluntersuchung jedoch, dass der Durchfluss durch die fetale Pulmonalklappe gut war und kein Perikarderguss auftrat.
Die Operationsteams beider Krankenhäuser achteten auf höchste Präzision, sodass es während des Eingriffs zu keinerlei Zwischenfällen kam. Dies ist auch ein Erfolg, der einen neuen Schritt nach vorne in der Spitzentechnologie darstellt und mit den Industrieländern in der Region gleichauf liegt.
[Anzeige_2]
Quelle



![[Foto] Abschluss des 4. Gipfels der Partnerschaft für grünes Wachstum und die globalen Ziele](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/c0a0df9852c84e58be0a8b939189c85a)
![[Foto] Förderung von Freundschaft, Solidarität und Zusammenarbeit zwischen den Armeen und Völkern beider Länder](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/0c4d087864f14092aed77252590b6bae)
![[Foto] Generalsekretär To Lam empfängt den französischen Botschafter in Vietnam, Olivier Brochet](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/49224f0f12e84b66a73b17eb251f7278)
![[Foto] Der Vorsitzende der Nationalversammlung, Tran Thanh Man, trifft sich mit herausragenden Arbeitern der Öl- und Gasindustrie](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/1d0de4026b75434ab34279624db7ee4a)
![[Foto] Die Zeitung Nhan Dan kündigt das Projekt „Love Vietnam so much“ an.](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/362f882012d3432783fc92fab1b3e980)
























![[Foto] Begrüßungszeremonie für den chinesischen Verteidigungsminister und die Delegation zum Freundschaftsaustausch](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/fadd533046594e5cacbb28de4c4d5655)


























![[Video] Viettel nimmt offiziell die größte optische Unterseekabelleitung Vietnams in Betrieb](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/17/f19008c6010c4a538cc422cb791ca0a1)





































Kommentar (0)