ក្រោយរយៈពេលជិត៦ឆ្នាំ មន្ទីរពេទ្យទូទៅ Tam Anh បានជួយសង្គ្រោះកុមារជិតមួយពាន់នាក់ដែលមានរោគសញ្ញានេះ។ ការវះកាត់បញ្ចូលឈាមទារកក្នុងស្បូននៅតែជាបច្ចេកទេសដ៏លំបាកមួយក្នុងពិភពលោក ប៉ុន្តែវេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យទូទៅ Tam Anh បានស្ទាត់ជំនាញវាទាំងស្រុង ដោយបង្កើនអត្រាជោគជ័យដល់ទៅជាង 90% ហើយមានកិត្តិយសដែលត្រូវបានគេដាក់ឈ្មោះថាជាមជ្ឈមណ្ឌលឱសថគភ៌មួយក្នុងចំណោមមជ្ឈមណ្ឌលវេជ្ជសាស្ត្រទារកមួយចំនួននៅលើពិភពលោក។

ទារកត្រូវបានជួយសង្គ្រោះ និងកើតមកមានសុខភាពល្អ ដោយសារការវះកាត់បញ្ចូលឈាមភ្លោះនៅក្នុងស្បូន។
ការវះកាត់ប្តូរភ្លោះជាប្រវត្តិសាស្ត្រ
នៅដើមឆ្នាំ 2018 អ្នកស្រី Ho Thi Huyen Trang (អាយុ 28 ឆ្នាំមកពី Nghe An) មានផ្ទៃពោះ 17 សប្តាហ៍ដោយមានកូនភ្លោះ ហើយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានរោគសញ្ញានៃការបញ្ចូលកូនភ្លោះទៅកូនភ្លោះធ្ងន់ធ្ងរ។ ទារកម្នាក់មានការថយចុះបរិមាណទឹកភ្លោះស្ទើរតែទាំងស្រុង ទារកផ្សេងទៀតមាន polyhydramnios និងជំងឺខ្សោយបេះដូង ទំហំបេះដូងធំ ការបញ្ចេញទឹករំអិលក្នុងបេះដូង និងស្ទះសរសៃឈាមសួត។ ការព្យាករណ៍សម្រាប់ទារកទាំងពីរគឺខ្សោយណាស់។
ក្នុងនាមជាពេទ្យសម្ភពជាងអ្នកណាក៏ដោយ អ្នកស្រី Trang យល់ថា ជីវិតកូនទាំងពីររបស់នាងគឺ "ចងខ្សែ"។ ទោះបីជានៅសល់ក្តីសង្ឃឹម 1% ក៏ដោយ អ្នកស្រី Trang នៅតែស្វែងរកជំនួយពីលោកបណ្ឌិត Dinh Thi Hien Le មន្ទីរពេទ្យ Tam Anh General Hospital ដែលជាអ្នកជំនាញឈានមុខគេផ្នែកសម្ភព ដែលជាគ្រូសម្ភពជាច្រើនដូចជាអ្នកស្រី Trang ផងដែរ។
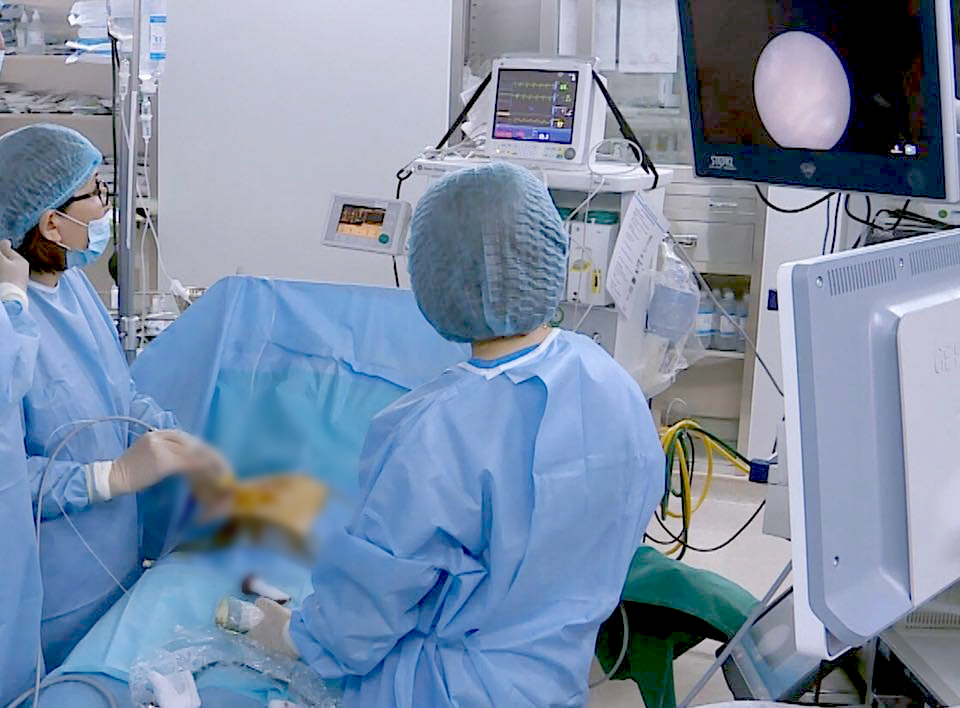
លោកវេជ្ជបណ្ឌិត Dinh Thi Hien Le វេជ្ជបណ្ឌិតជាន់ខ្ពស់នៅមជ្ឈមណ្ឌលសម្ភព និងរោគស្ត្រីនៃមន្ទីរពេទ្យទូទៅ Tam Anh ទីក្រុងហាណូយ បានធ្វើការអ៊ុលត្រាសោនជូនលោកស្រី Huyen Trang មុនពេលវះកាត់។
លោកវេជ្ជបណ្ឌិត ហៀន ឡឺ បានរំលឹកថា "ជាបញ្ហាប្រឈមមួយ យើងទើបតែត្រូវបានបំពាក់ឧបករណ៍ទំនើបបំផុតសម្រាប់ការវះកាត់បញ្ចូលកូនភ្លោះ ហើយវេជ្ជបណ្ឌិតក៏ទើបតែត្រលប់មកពីការបណ្តុះបណ្តាលយ៉ាងយកចិត្តទុកដាក់នៅប្រទេសបារាំង ប៉ុន្តែយើងមិននឹកស្មានថាករណីដំបូងនឹងពិបាកខ្លាំងនោះទេ"។
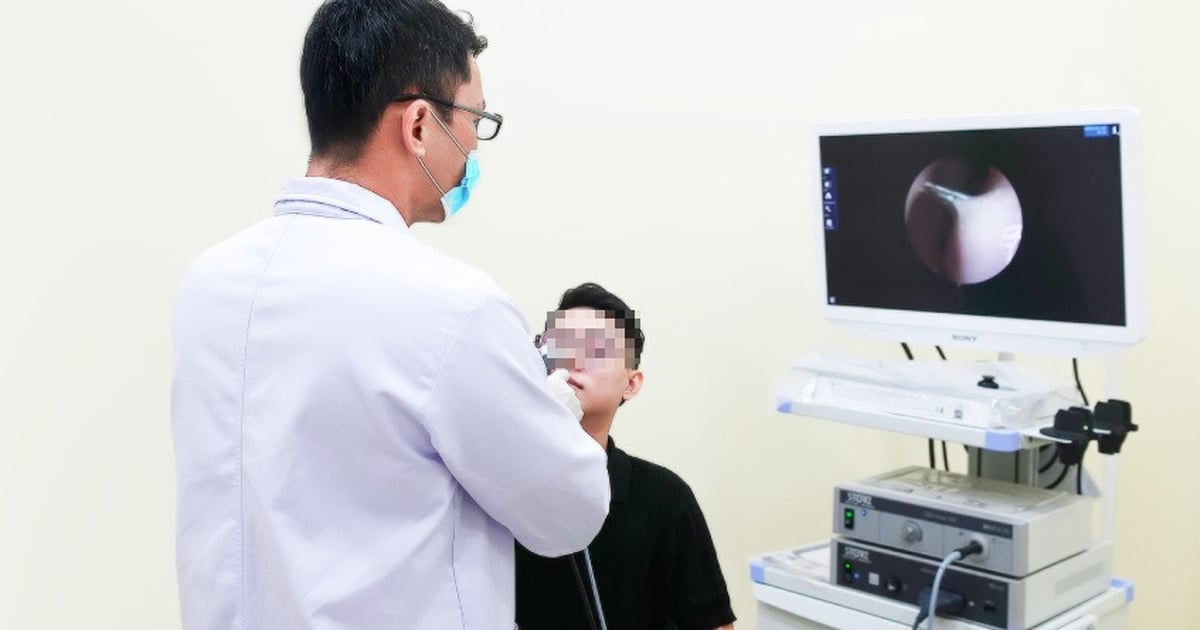
លទ្ធផលការពិនិត្យ និងអ៊ុលត្រាសោន បានបង្ហាញថា ទារកទាំងពីរមានទំហំធំ ទឹកភ្លោះមិនច្បាស់ សរសៃឈាមធំ និងកន្លែងវះកាត់តូចចង្អៀត។ សុកគ្របដណ្តប់លើផ្ទៃខាងមុខទាំងមូល ដោយបិទបាំងទាំងស្រុងនូវការចូលដំណើរការធម្មតានៃ endoscope ។ ជាពិសេស endoscope ត្រូវតែ "បញ្ចូល" ថង់ amniotic តាមរយៈផ្លូវប្រហែល 1 mm ប៉ុណ្ណោះ។ ប្រសិនបើផ្លូវត្រឹមត្រូវមិនត្រូវបានជ្រើសរើសដោយប្រុងប្រយ័ត្នទេនោះវាអាចប៉ះសរសៃឈាមទាំងបី។ ប្រសិនបើការវះកាត់បរាជ័យ ម្តាយ និងកូនទាំងបីអាចស្លាប់នៅលើតុវះកាត់។
លោកវេជ្ជបណ្ឌិត ហៀន ឡឺ មានប្រសាសន៍ថា “នៅចំពោះមុខខ្ញុំ គឺមានជីវិតបីនៅក្នុងដៃរបស់ខ្ញុំ។ ហានិភ័យនៅលើតុប្រតិបត្តិការគឺតែងតែជាអ្វីមួយដែលគ្មានវេជ្ជបណ្ឌិតណាហ៊ានប្តេជ្ញាចិត្ត។ ក្នុងនាមជាអ្នកត្រួសត្រាយនៅពេលមិនមានអ្នកគាំទ្រច្រើន ខ្ញុំស្ថិតនៅក្រោមសម្ពាធយ៉ាងខ្លាំង”។
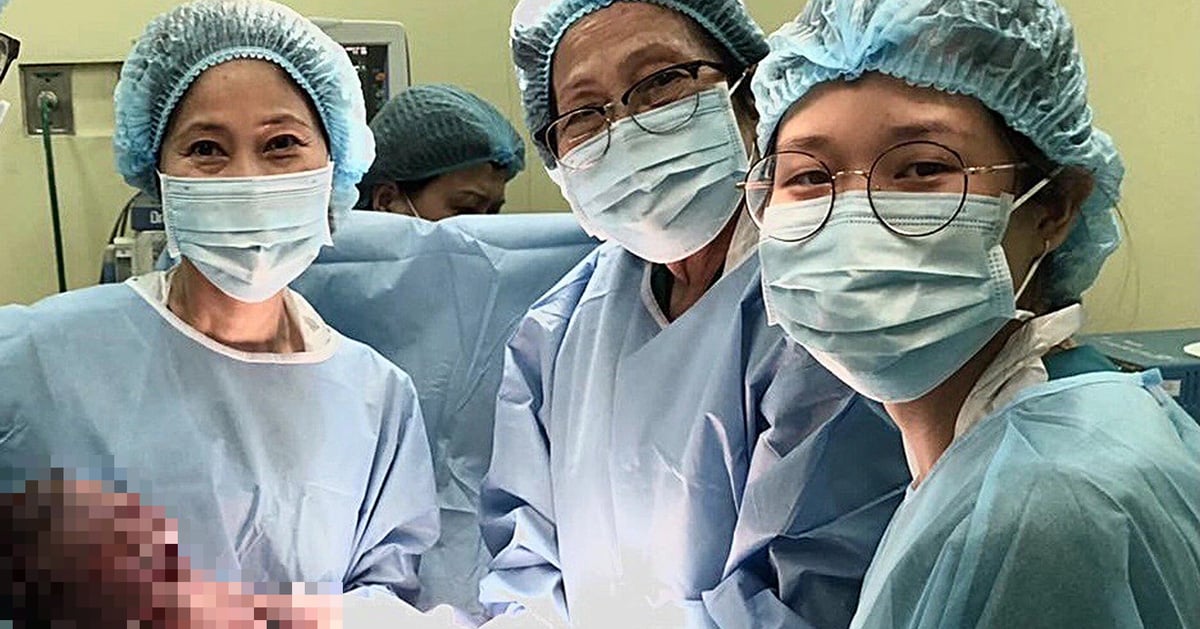
ផ្លូវវះកាត់ធម្មតាត្រូវបានស្ទះដោយសុក ដូច្នេះលោកវេជ្ជបណ្ឌិត ហៀន ឡឺ បានសម្រេចចិត្តជ្រើសរើសច្រកចូលពិសេសមួយ ដើម្បីចូលទៅដល់សរសៃឈាមដែលចិញ្ចឹមទារក ហើយត្រូវធ្វើការវះកាត់ក្នុងទីតាំងលុតជង្គង់ ដើម្បីស្វែងរកទីតាំងសមស្របមួយសម្រាប់បញ្ចូលឧបករណ៍សម្រាប់ការសង្កេតច្បាស់លាស់បំផុត។ បន្ទាប់ពីការរុករកលើសពី 1 នាទី អង់ដូស្កុបបានចូលទៅក្នុងថង់ទឹកភ្លោះ សង្កេតមើលសរសៃឈាមទាំងអស់ និងធ្វើការកាត់ និងកាត់សរសៃឈាមដែលភ្ជាប់ទារកទាំងពីរ ការពារការបញ្ចូលឈាមភ្លោះទៅកូនភ្លោះដោយជោគជ័យ។ បណ្ឌិត ហៀន ឡឺ និងក្រុមរបស់នាងស្រក់ទឹកភ្នែកដោយសុភមង្គល។
វេលាម៉ោង 1:30 រសៀល នៅថ្ងៃទី 18 ខែកក្កដា ឆ្នាំ 2018 4 ខែបន្ទាប់ពីការវះកាត់ ក្រុមគ្រួសាររបស់ Trang បានស្វាគមន៍ទារកដែលមានសុខភាពល្អចំនួន 2 នាក់មកកាន់ពិភពលោកជាមួយនឹងសុភមង្គលដ៏លើសលប់ ដោយបញ្ចប់ដំណើរនៃការមានផ្ទៃពោះរយៈពេល 36 សប្តាហ៍ជាមួយនឹងការលំបាក និងព្យុះជាច្រើន។
ជោគជ័យនៃការវះកាត់បញ្ចូលឈាមភ្លោះដំបូងដែលធ្វើឡើងដោយវេជ្ជបណ្ឌិត Hien Le និងសហការីនៅមន្ទីរពេទ្យទូទៅ Tam Anh ទីក្រុងហាណូយ មិនត្រឹមតែនាំសំណាងដល់ Trang និងកូនទាំងបីប៉ុណ្ណោះទេ ថែមទាំងនាំមកនូវក្តីសង្ឃឹមដល់ករណីបញ្ចូលឈាមភ្លោះរាប់ពាន់នាក់ដែលអាចព្យាបាលបានត្រឹមត្រូវនៅក្នុងប្រទេសវៀតណាម ដោយមិនចាំបាច់ទៅព្យាបាលនៅបរទេស ព្រមទាំងបានបើកទំព័រដំបូងនៃប្រវត្តិសាស្ត្រសម្រាប់ឧស្សាហកម្មថ្នាំគភ៌របស់វៀតណាមផងដែរ។ ករណីនេះត្រូវបានបោះពុម្ពផ្សាយដោយលោកវេជ្ជបណ្ឌិត Hien Le ក្នុងទស្សនាវដ្ដី Obstetrics ដ៏ល្បីល្បាញរបស់ពិភពលោក។

នៅខែមីនា ឆ្នាំ 2018 អនុបណ្ឌិត - វេជ្ជបណ្ឌិត Dinh Thi Hien Le បានធ្វើការវះកាត់បញ្ចូលឈាមភ្លោះជាលើកដំបូងនៅប្រទេសវៀតណាម។
យុគសម័យថ្មីនៃឱសថ គភ៌ នៅ ប្រទេសវៀតណាម
យោងតាមលោកវេជ្ជបណ្ឌិត Hien Le បានឱ្យដឹងថា នៅមុនឆ្នាំ 2018 នៅប្រទេសវៀតណាម មិនមានអង្គភាពណាដែលអនុវត្តការវះកាត់ដោយឡាស៊ែរ ដើម្បីអន្តរាគមន៍ទារកក្នុងផ្ទៃ ដើម្បីព្យាបាលរោគសញ្ញានៃការបញ្ចូលកូនភ្លោះទៅភ្លោះនោះទេ។ ខណៈពេលដែលពិភពលោកគឺ 15 ឆ្នាំខាងមុខ។ ដូច្នេះហើយ ជារៀងរាល់ឆ្នាំនៅប្រទេសវៀតណាម ទារករាប់ពាន់នាក់ដែលមានរោគសញ្ញានៃការបញ្ចូលកូនភ្លោះទៅភ្លោះបានស្លាប់ដោយសារតែខ្វះការព្យាបាល។ សូម្បីតែគ្រូពេទ្យដែលបានឃើញវាក៏ខូចចិត្តដែរ។ ករណីខ្លះចំណាយលុយរាប់ពាន់លានដុល្លារដើម្បីទៅព្យាបាលនៅក្រៅប្រទេស ប៉ុន្តែដោយសារឧបសគ្គភាសា នីតិវិធី និងប្រជែងពេលវេលា... ពេលខ្លះពួកគេបរាជ័យ។
តើអ្វីទៅជាការបញ្ចូលឈាមភ្លោះ និងវិធីព្យាបាលដោយរបៀបណា?
ការបញ្ចូលកូនភ្លោះទៅកូនភ្លោះ គឺជារោគសញ្ញាដែលជារឿយៗកើតឡើងនៅពេលដែលម្តាយមានកូនភ្លោះដូចគ្នា ចែករំលែកសុកដូចគ្នា ប៉ុន្តែថង់ទឹកភ្លោះខុសគ្នា។ រោគសញ្ញានេះកើតឡើងប្រហែល 15% នៃករណីនៃកូនភ្លោះដែលមានសុក ហើយមានចំនួន 0.1 - 1.9/1,000 កំណើត។
នេះជាផលវិបាកនៃសម្ភពធ្ងន់ធ្ងរបំផុត ព្រោះការភ្ជាប់គ្នារវាងសរសៃឈាមរបស់ទារកទាំងពីរក្នុងសុកធ្វើឱ្យឈាមពីទារកមួយត្រូវផ្ទេរទៅគភ៌ម្ខាងទៀត។ ទារកមានការអភិវឌ្ឍឈាមខ្សោយ ខ្វះទឹកភ្លោះ ខ្សោយ និងរួញបន្តិចម្តងៗ។ ទារកទទួលបានឈាមដោយសារតែឈាមច្រើនពេក និងវិវត្តន៍យ៉ាងឆាប់រហ័ស នាំឱ្យគាំងបេះដូង ហើមគភ៌ polyhydramnios ប្លោកនោមរីកធំ polyuria... ក្នុងករណីដែលការបញ្ចូលទឹកភ្លោះកើតឡើងមុនសប្តាហ៍ទី 20 នៃការមានផ្ទៃពោះ ហានិភ័យនៃការស្លាប់គភ៌គឺស្ទើរតែ 100% ប្រសិនបើមិនបានធ្វើអន្តរាគមន៍ត្រឹមត្រូវ និងតាមបច្ចេកទេស។
ដូច្នេះ ការព្យាបាលវះកាត់ដោយឡាស៊ែរក្នុងដំណាក់កាលទី II - IV នៅពេលដែលទារកមានអាយុពី 16 ទៅ 26 សប្តាហ៍ ត្រូវបានចាត់ទុកថាជាវិធីសាស្ត្រដ៏ប្រសើរបំផុតក្នុងការព្យាបាលជម្ងឺឆ្លងភ្លោះទៅកូនភ្លោះ។ វាគឺជាការថតឆ្លុះខាងក្នុងទឹកភ្លោះ ដោយប្រើឡាស៊ែរដើម្បី coagulate (រារាំង) សរសៃឈាមក្នុងសុក ការពារឈាមមិនឱ្យឆ្លងពីទារកមួយទៅទារកមួយទៀត ជួយទារកទាំងពីរឱ្យបន្តអភិវឌ្ឍដោយឯករាជ្យ ដោយហេតុនេះអាចសង្គ្រោះជីវិតទារកបាន 1 ឬ 2 នាក់។
ដើម្បីធ្វើការវះកាត់បញ្ចូលឈាមភ្លោះលើកដំបូងដោយជោគជ័យ ១០ ឆ្នាំមុន លោកវេជ្ជបណ្ឌិត ហៀន ឡឺ បានចូលទៅវគ្គដំបូងនៅប្រទេសបារាំង។ ទោះជាយ៉ាងណាក៏ដោយ 10 ឆ្នាំបន្ទាប់ពីត្រឡប់ទៅប្រទេសវៀតណាមវិញ នាងមិនមានឧបករណ៍សម្រាប់អនុវត្តបច្ចេកទេសនេះទេ។ មិនទាន់ដល់ឆ្នាំ 2017 ពេលដែលត្រឡប់ទៅមន្ទីរពេទ្យទូទៅ Tam Anh វេជ្ជបណ្ឌិត Hien Le ត្រូវបានលើកទឹកចិត្តដោយការដឹកនាំរបស់មន្ទីរពេទ្យឱ្យទៅប្រទេសបារាំងដើម្បីសិក្សាបច្ចេកទេសអន្តរាគមន៍គភ៌យ៉ាងស៊ីជម្រៅនៅមន្ទីរពេទ្យឈានមុខគេនៅអឺរ៉ុប ដែលដឹកនាំផ្ទាល់ដោយសាស្រ្តាចារ្យ Yves Ville (មនុស្សដំបូងគេក្នុងពិភពលោកដែលធ្វើអន្តរាគមន៍លើថ្នាំគភ៌ដោយប្រើការឆ្លុះអេកូ)។
នៅពេលនាងត្រឡប់មកប្រទេសវៀតណាមវិញភ្លាម វេជ្ជបណ្ឌិត Hien Le បានចាប់ផ្តើមអនុវត្តបច្ចេកទេសអន្តរាគមន៍គភ៌នៅមន្ទីរពេទ្យទូទៅ Tam Anh ដូចជាការធ្វើរោគវិនិច្ឆ័យមុនពេលសម្រាល តាមរយៈការធ្វើតេស្តពិនិត្យ (អ៊ុលត្រាសោន អាមនីយ៉ូស៊ីស ការធ្វើកោសល្យវិច័យសុក NIPT ការធ្វើតេស្តហ្សែន។ល។)។ ហើយអ្វីដែលមិននឹកស្មានដល់ ភ្លាមៗនៅពេលដែលអ្វីៗត្រូវបានរៀបចំយ៉ាងពេញលេញ ការវះកាត់សង្គ្រោះបន្ទាន់ត្រូវបានធ្វើឡើងលើស្ត្រីមានផ្ទៃពោះ Huyen Trang។
ចាប់តាំងពីការវះកាត់បញ្ចូលកូនភ្លោះជាប្រវត្តិសាស្ត្រក្នុងខែមីនា ឆ្នាំ 2018 មក លោកវេជ្ជបណ្ឌិត Hien Le និងសហការីរបស់នាងបានស្ទាត់ជំនាញបច្ចេកទេសថ្នាំគភ៌ជាច្រើនទៀតដូចជា ការបញ្ចូលទឹកភ្លោះ ការបញ្ចូលឈាមសម្រាប់ទារកក្នុងផ្ទៃដែលមានភាពស្លេកស្លាំង ការបន្ទោរបង់ដោយ bipolar នៃទងផ្ចិត occlusion ការបង្ហូរសារធាតុរាវក្នុង pleural ការវះកាត់សម្រាប់ hydrocephalus ការវះកាត់ឆ្អឹងខ្នង ការព្យាបាលឆ្អឹងខ្នង។ ការបង្ហូរចេញដើម្បីសង្គ្រោះតម្រងនោម។ល។ ទារកជាច្រើនដែលមានជំងឺ និងការព្យាករណ៍មិនល្អដែលពីមុនតម្រូវឱ្យបញ្ចប់ការមានផ្ទៃពោះឥឡូវនេះត្រូវបានព្យាបាលនៅក្នុងស្បូនដើម្បីអភិវឌ្ឍ និងកើតមកមានសុខភាពល្អ។

គ្រួសាររបស់លោកស្រី Huyen Trang សប្បាយរីករាយ និងសម្រេចបានទាំងស្រុង បន្ទាប់ពីទារកទាំងពីរ Ben និង Jun បានកើតមកមានសុខភាពល្អ។
"ការព្យាបាលដោយអន្ដរាគមន៍ក្នុងពេលមានផ្ទៃពោះ ទាមទារកត្តាជាច្រើន មិនត្រឹមតែឧបករណ៍ទំនើបៗ ក៏ដូចជាបទពិសោធន៍ និងជំនាញខ្ពស់របស់គ្រូពេទ្យនោះទេ ថែមទាំងមានការសម្របសម្រួលយ៉ាងជិតស្និទ្ធជាមួយវេជ្ជបណ្ឌិតរូបភាពរោគវិនិច្ឆ័យ ប្រព័ន្ធបន្ទប់វះកាត់ ការគ្រប់គ្រងការឆ្លងមេរោគដ៏ទូលំទូលាយ... ព្រោះទារកក្នុងផ្ទៃជាបរិស្ថានដែលមិនអាចកាត់ថ្លៃបាន មិនត្រូវនិយាយដល់ទារកក្នុងផ្ទៃដ៏តូច 400'g តែប៉ុណ្ណោះ។ ការសង្កេត និងឧបាយកលគឺពិបាកខ្លាំងណាស់ រាល់ឧបាយកលត្រូវតែល្អិតល្អន់ បើបរាជ័យ ស្ទើរតែគ្មានឱកាសធ្វើម្តងទៀត...”។
បន្ទាប់ពីរយៈពេល 6 ឆ្នាំ ការបញ្ចូលទឹកភ្លោះរាប់រយត្រូវបានអនុវត្តដោយជោគជ័យ ជាមួយនឹងអត្រាជោគជ័យជាង 90% ស្មើនឹងពិភពលោក។ ទារកជិត 1,000 នាក់ត្រូវបានសង្គ្រោះ និងកើតមកមានសុខភាពល្អ សន្សំប្រាក់រាប់រយពាន់លានដុងសម្រាប់គ្រួសារអ្នកជំងឺ ព្រោះការចំណាយលើការវះកាត់នៅក្នុងប្រទេសគឺត្រឹមតែ 1/10 នៃការចំណាយលើការវះកាត់នៅក្រៅប្រទេស។
បច្ចុប្បន្ន វេជ្ជបណ្ឌិត ហៀន ឡឺ នៅតែធ្វើការវះកាត់ដោយផ្ទាល់ និងខិតខំប្រឹងប្រែងបណ្តុះបណ្តាល មានអ្នកសហការជាច្រើនដែលជាវេជ្ជបណ្ឌិតវ័យក្មេង ស្រាវជ្រាវ និងអនុវត្តស៊ីជម្រៅលើបច្ចេកទេសនេះ បើកឱកាសកាន់តែច្រើនសម្រាប់ទារកដែលមានការបញ្ចូលឈាម និងជំងឺអំឡុងពេលមានផ្ទៃពោះ ដើម្បីព្យាបាលទាន់ពេលនៅវៀតណាម។
ប្រភពតំណ



![[UPDATE] ការហាត់សមក្បួនដង្ហែថ្ងៃទី ៣០ មេសា នៅផ្លូវ Le Duan ទល់មុខវិមានឯករាជ្យ](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/18/8f2604c6bc5648d4b918bd6867d08396)

![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh ទទួលជួបលោក Jefferey Perlman នាយកប្រតិបត្តិនៃក្រុមហ៊ុន Warburg Pincus Group (សហរដ្ឋអាមេរិក)](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/18/c37781eeb50342f09d8fe6841db2426c)





















































































Kommentar (0)