วิกฤตเพราะโดนแมวเลี้ยงกัด
เมื่อเร็วๆ นี้ โรงพยาบาล Tam Anh General ในนครโฮจิมินห์ ประกาศว่าได้รักษาผู้ป่วยโรค NXH (อายุ 44 ปี ชาวบิ่ญถัน นครโฮจิมินห์) สำเร็จแล้ว ซึ่งผู้ป่วยรายนี้มีความเสี่ยงต่อภาวะช็อกจากการติดเชื้อและอวัยวะหลายส่วนล้มเหลวเนื่องจาก “เชื้อแบคทีเรียกินเนื้อคน” ก่อนออกจากโรงพยาบาล นาย H ได้ถูกทดสอบการทำงานของตับ การทำงานของไต ความสามารถในการแข็งตัวของเลือด ฯลฯ และทุกคนก็ฟื้นตัวได้ดี
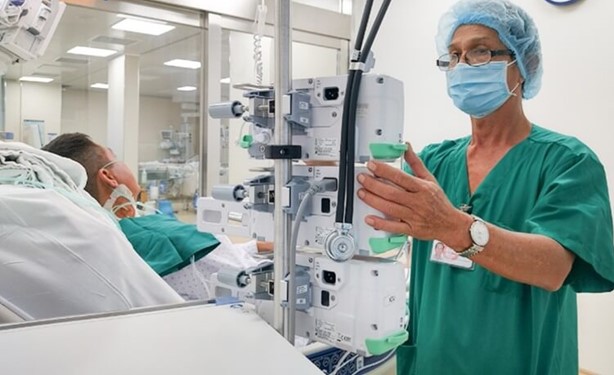
พยาบาล ICU กำลังปรับเครื่องฉีดยาอัตโนมัติให้กับนาย H. (ภาพโดย BVCC)
ตามข้อมูลของผู้ป่วย ระบุว่า ก่อนเข้ารับการรักษาในโรงพยาบาล 7 วัน เขาได้พาแมวเลี้ยงของเขาไปเล่นที่เมืองเตยนินห์ แมวตกใจเมื่อเห็นสุนัข 3 ตัวเห่าใส่เขาในสถานที่แปลก ๆ จึงกัดนิ้วชี้ซ้ายของตัวเอง
นายเอช คิดว่าแมวได้รับการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าแล้ว จึงไม่ได้ล้างมือหรือฆ่าเชื้อที่แผลทันที ในเวลาไม่ถึง 2 ชั่วโมง นิ้วของเขาเริ่มแดง บวม มีหนอง เจ็บปวด และบางครั้งกล้ามเนื้อนิ้วก็กระตุกซ้ำๆ กัน รอถึงเช้าไปฉีดวัคซีนป้องกันโรคพิษสุนัขบ้า บาดทะยัก และซื้อยาปฏิชีวนะมากิน อาการบวมลดลงแล้วแต่ยังคงเจ็บนิ้วอยู่
3 วันต่อมา คุณ H. เริ่มมีอาการไข้ต่ำ และจะสูงขึ้นในเวลากลางคืนพร้อมกับอาการปวดเมื่อยตามตัว ทุก ๆ 5 นาทีเขาจะต้องพลิกตัวเพราะเขาทนความเจ็บปวดไม่ไหว เขาทานยาลดไข้แล้วนอนหลับไม่สนิท โดยตื่นขึ้นทุกๆ 15 นาที เวลา 05.00 น. ภรรยาพาเขาไปส่งที่โรงพยาบาลทั่วไป Tam Anh ในนครโฮจิมินห์
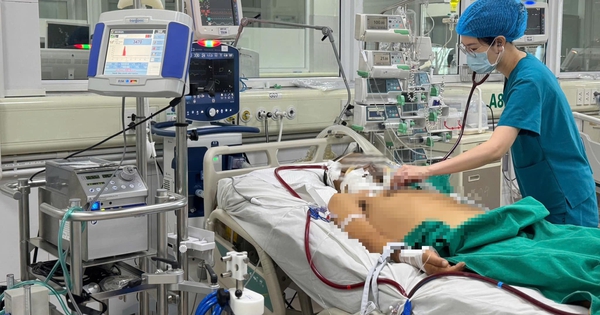
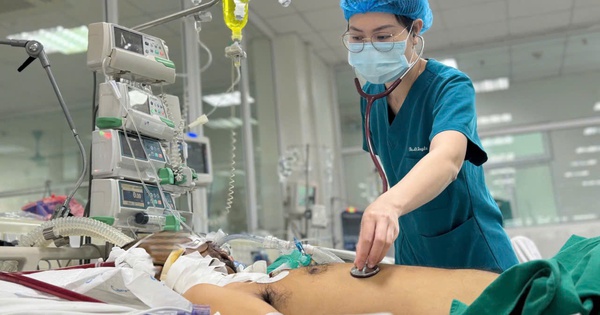
นายแพทย์ซีเคไอ ตรีนห์ ฮวง เหงียน แผนกไอซียู โรงพยาบาลทัมอันห์ นครโฮจิมินห์ กล่าวว่า ผู้ป่วยเข้ารับการรักษาในโรงพยาบาลด้วยอาการไข้สูง ปวดกล้ามเนื้อและข้อตามแขนขา ปวดหลัง มีแผลบวมและเป็นหนองที่นิ้วชี้ข้างซ้าย และหายใจลำบาก...
เนื่องจากแมวตัวดังกล่าวได้รับการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าแล้ว และตัวผู้ป่วยเองก็ได้รับการฉีดวัคซีนป้องกันโรคพิษสุนัขบ้าและบาดทะยักแล้วด้วย ดร.เหงียนจึงได้คิดมากเกี่ยวกับความเป็นไปได้ที่ผู้ป่วยจะมีการติดเชื้อในกระแสเลือดอันเนื่องมาจากการโจมตีของแบคทีเรียหรือไวรัส ไม่เว้นแม้แต่การติดเชื้อแบคทีเรีย Bartonella แกรมลบที่มักปรากฏในคนที่ถูกแมวข่วนหรือกัด
เพื่อป้องกันการติดเชื้อไม่ให้แย่ลง นาย H. ได้รับการรักษาทันทีด้วยยาปฏิชีวนะ น้ำเกลือ และออกซิเจน ในเวลาเดียวกัน เขาได้รับการถ่ายเลือด ตรวจการทำงานของตับและไต และการแข็งตัวของเลือด ผลการเพาะเชื้อทางเลือดตรวจพบการติดเชื้อแบคทีเรียกินเนื้อคน Burkholderia Pseudomallei ซึ่งทำให้เกิดโรค Whitmore ส่งผลให้เกิดการติดเชื้อรุนแรง การทำงานของตับและไตลดลง มีอาการผิดปกติของการแข็งตัวของเลือด และเกล็ดเลือดต่ำ พร้อมกันนี้คุณหมอก็ได้ตรวจพบว่านาย H. เป็นโรคเบาหวานชนิดที่ 2 ด้วยการตรวจร่างกาย
แพทย์เหงียน กล่าวว่า ระดับน้ำตาลในเลือดที่สูงของนายเอชที่ไม่ได้รับการควบคุม ทำให้การติดเชื้อลุกลามอย่างรวดเร็ว หากการรักษาล่าช้าเกินกว่า 1 วัน นาย H. มีความเสี่ยงที่จะเกิดอาการโคม่า ช็อกจากการติดเชื้อ อวัยวะหลายส่วนล้มเหลว ลำไส้ตาย และอาจถึงขั้นเสียชีวิตได้
แม้ว่านาย H จะได้รับการรักษาด้วยยาปฏิชีวนะ ปรับน้ำตาลในเลือด และให้สารน้ำทางเส้นเลือดตั้งแต่วันแรกที่เข้ารับการรักษาในโรงพยาบาล แต่เนื่องจากเชื้อแบคทีเรีย Burkholderia ยังคงอยู่ในเลือดเป็นเวลานานและโจมตีร่างกายมาก่อน นาย H จึงประสบภาวะแทรกซ้อนจากความเสียหายของอวัยวะหลายส่วน ความผิดปกติของการแข็งตัวของเลือด และอื่นๆ
ในวันที่สองหลังจากการรักษาในโรงพยาบาล แพทย์แผนก ICU และอายุรศาสตร์ได้ปรึกษากันและเห็นพ้องกันว่าจำเป็นต้องมีการแลกเปลี่ยนพลาสมาฉุกเฉิน หลังจากการแลกเปลี่ยนพลาสมาเพียงครั้งเดียว (วิธีการปั่นแบบ US) อาการของเขาดีขึ้น และผลการทดสอบการอักเสบและการทำงานของอวัยวะก็ค่อยๆ ฟื้นตัว
เสี่ยงเสียชีวิตสูงหากไม่รักษา
นายแพทย์ตรีญ์ ฮวง เหงียน กล่าวว่าเชื้อแบคทีเรีย Burkholderia pseudomallei เป็นสาเหตุของการเกิดโรค Whitmore หรือโรค Melioidosis ในพื้นที่ที่มีทรัพยากรด้านสุขภาพดี สามารถตรวจพบและรักษาได้เร็ว อัตราการเสียชีวิตอยู่ที่ 10% ในสถานที่ที่สภาวะทางการแพทย์ยากลำบาก ความเสี่ยงต่อการเสียชีวิตด้วยโรคนี้จะมากกว่า 40% ศูนย์ควบคุมและป้องกันโรคแห่งสหรัฐอเมริกา (CDC) ได้จัดให้ Whitmore เป็นโรคอันตรายอันดับต้นๆ ที่ทำให้เกิดการติดเชื้อรุนแรง เนื้อเยื่อหลายส่วนตาย ภาวะช็อกจากการติดเชื้อ อวัยวะหลายส่วนล้มเหลว และเสียชีวิตหากไม่ได้รับการรักษาอย่างทันท่วงที
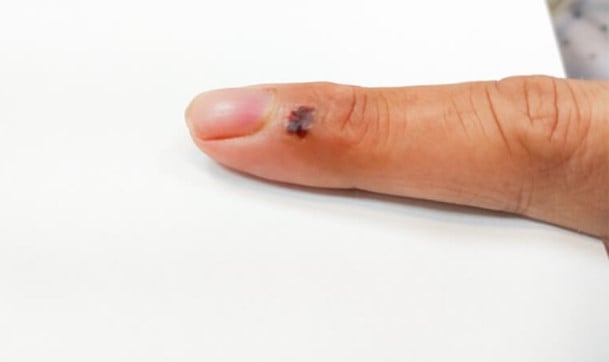
แผลแมวกัดที่นิ้วชี้ซ้ายของนาย H (รูปภาพจาก BVCC)
แพทย์เหงียนอธิบายว่าเชื้อแบคทีเรีย Burkholderia pseudomallei อยู่ในน้ำและดินที่ปนเปื้อน โดยส่วนใหญ่มักกระจุกตัวอยู่ในประเทศที่มีภูมิอากาศแบบร้อนชื้น โดยเฉพาะในเอเชียตะวันออกเฉียงใต้และออสเตรเลียตอนเหนือ ใครก็ตามสามารถติดเชื้อโรค Whitmore ได้จากการสูดดมหรือดื่มน้ำที่ปนเปื้อน ฝุ่น โดยเฉพาะอย่างยิ่งจากรอยขีดข่วนบนผิวหนัง
ผู้คนไม่ค่อยติดโรค Whitmore จากคนอื่น นอกจากมนุษย์แล้ว สัตว์หลายชนิดก็มีความเสี่ยงต่อโรค Whitmore เช่นกัน ได้แก่ แกะ แพะ หมู ม้า แมว สุนัข วัว... ในกรณีของนาย H เขาไม่ได้ฆ่าเชื้อทันทีหลังจากถูกแมวกัด แต่ยังคงพกสิ่งของต่างๆ ต่อไปและสัมผัสกับดินและน้ำในบริเวณโดยรอบ บางทีเขาอาจจะป่วยจากสิ่งแวดล้อม ไม่ใช่จากแมว แมวเป็นเพียงโฮสต์ตัวกลางที่กัดและสร้างบาดแผลให้แบคทีเรียสามารถเข้าไปได้ แพทย์เหงียนแนะนำประชาชนว่า เมื่อถูกแมวหรือสุนัขกัด ควรล้างแผลทันที เปลี่ยนผ้าพันแผลทุกวัน และปกป้องแผลขณะทำงาน
เพื่อป้องกันโรค Whitmore ดร.เหงียนแนะนำให้ผู้ที่มีแผลที่ผิวหนัง เบาหวาน ไตวายเรื้อรัง ตับวาย ภูมิคุ้มกันบกพร่อง ฯลฯ หลีกเลี่ยงการสัมผัสดินและน้ำนิ่งโดยตรง เกษตรกรควรสวมรองเท้าบูทเมื่อเข้าไปในทุ่งนาเพื่อช่วยป้องกันการติดเชื้อผ่านทางเท้า เจ้าหน้าที่ด้านสาธารณสุขควรใช้หน้ากาก ถุงมือ และชุดคลุมเมื่อต้องสัมผัสกับผู้ป่วยที่ติดเชื้อ Whitmore
เล ตรัง
แหล่งที่มา


![[ภาพ] การซ้อมขบวนแห่ฉลองครบรอบ 50 ปีการรวมชาติสุดอลังการ](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/27/9d03de12cfee4bd6850582f1393a2a0f)

![[ภาพ] เผยแพร่ความหลงใหลในวิทยาศาสตร์และเทคโนโลยีสู่แวดวงการศึกษา](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/27/059521b98e3847368f5ff4120460a500)




























![[ภาพ] ชาวเมืองโฮจิมินห์ตื่นทั้งคืนเพื่อรอชมการซ้อมขบวนพาเหรด](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/27/0c555ae2078749f3825231e5b56b0a75)















































![[ชุดภาพ] 'ฝ่าแสงแดด' เข้าพื้นที่ก่อสร้างสนามบินลองถัน ก่อนวันสอบเทียบเที่ยวบิน](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/4/27/648448c76b214f72898f058a3ce1b1a8)
















การแสดงความคิดเห็น (0)