タムアン総合病院産婦人科センターの高リスク妊娠を専門とする医師で産婦人科学修士のトラン・ラム・コア氏は、赤ちゃんのタン・アン(生後7日、ホーチミン市)が妊娠21週目に横隔膜ヘルニアと診断されたと語った。当時、赤ちゃんの肝臓、胆嚢、小腸、大腸の一部が右胸部に移動したため、重度の肺低形成が引き起こされました。
医師から病気のリスクについて詳しく説明を受けた後、赤ちゃんの母親は遺伝子異常の可能性を調べるために羊水穿刺を受け、また赤ちゃんの予後を改善するために特殊な胎児心エコー検査と磁気共鳴画像検査も受けた。
妊娠38週目に胎児に心嚢液貯留と羊水過多がみられました。ラム・コア医師と家族は赤ちゃんを帝王切開で出産させることに同意した。赤ちゃんは3.2kgの体重で生まれました。
アンちゃんは誕生直後、肺高血圧症(肺循環の圧力上昇)により呼吸不全に陥り、挿管され、24時間人工呼吸器に依存することになった。このとき、赤ちゃんにすぐに手術を行うと、呼吸状態が不安定なため死亡率が非常に高くなります。逆に、放置期間が長すぎると、肺高血圧症が長期化し、日和見感染を起こす可能性が高くなり、生存の可能性は低くなります。
「赤ちゃんの命を救う唯一の解決策は、人工呼吸器、昇圧剤、肺血管拡張剤、静脈栄養剤などを用いたNICUでの集中治療でできるだけ早く血行動態を安定させ、安全な手術の基盤を作ることです」とタムアン総合病院新生児センター副センター長のド・ヒュー・ティエウ・チュオン医師は強調した。
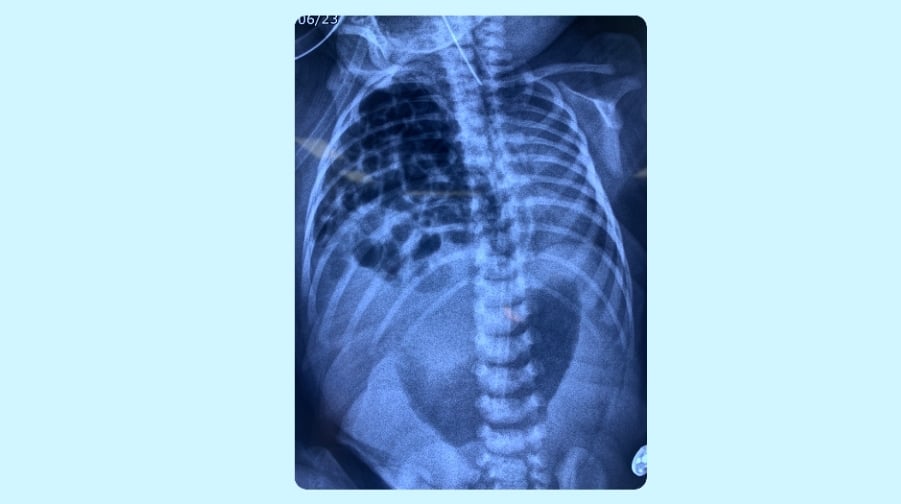
超音波画像では、女児の横隔膜から腸全体と肝臓の一部が突き出ている様子が映っている。写真:ハ・ヴー
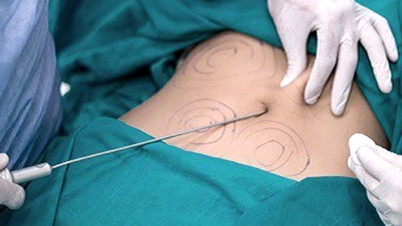
アンちゃんが生後4日目に横隔膜ヘルニアの手術が行われました。タムアン総合病院の心臓血管外科・小児外科専門医であるグエン・ド・トロン医師と彼のチームは、位置がずれた臓器を正しい位置に戻し、横隔膜を縫合しました。 1時間後、手術は終了しました。
3日後、赤ちゃんのアンは人工呼吸器から外れ、母乳を飲むことを学び、排便できるようになり、肺動脈圧は良好にコントロールされました。 「手術からわずか数日でアンちゃんが驚くほど回復したことは、複雑な先天性奇形を持つ赤ちゃんの命を救う上で、産婦人科、新生児科、小児科の『三位一体』がいかに重要であるかを証明しました」とグエン・ド・トロン医師は語った。
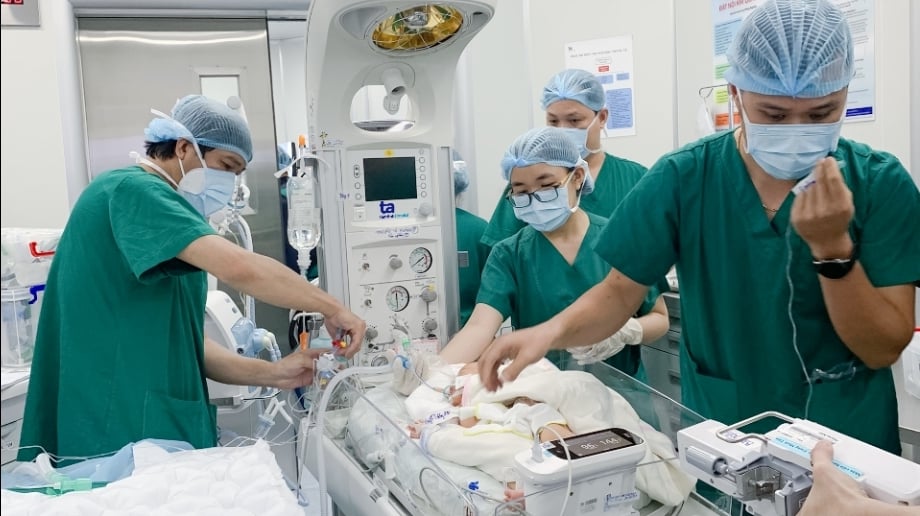
赤ちゃんアンは誕生直後に集中治療を受けた。写真:ハ・ヴー
横隔膜は胸腔と腹腔の間に位置するドーム状の筋肉の障壁です。心臓と肺を腹腔内の臓器(胃、腸、脾臓、肝臓)から隔てています。小児の先天性横隔膜ヘルニアの発生率は、10,000 例中約 3 例です。そのうち、右横隔膜ヘルニアが症例の約 20% を占めます。肝臓と腸が横隔膜の開口部(穴)を通じて胸部まで上昇し、右肺を圧迫します。
出生前検査を受けなかったり、診断が遅れたりすると、治療が困難になり、健康に影響を及ぼす合併症が残るケースも少なくありません。
ド・ヒュー・ティエウ・チュオン医師は、赤ちゃんアンの命を救うのに最も貢献した要因は、赤ちゃんがまだ子宮の中にいる間に横隔膜ヘルニアを患っていることが発見され、医師らが妊婦を監視し、出産後すぐに赤ちゃんの世話をする計画を立てるのに役立ったことだと述べた。
横隔膜ヘルニア手術を行う「ゴールデン」な時期は、肺高血圧が適切にコントロールされている場合、生後 3 ~ 5 日後です。肺低形成および肺高血圧症による重度の呼吸不全の場合、血行動態の安定性を維持するために ECMO (人工心肺補助装置) の使用が必要になることがあります。
先天性横隔膜ヘルニアの胎児を検出すると、医師は妊婦のモニタリングと出産後の迅速な赤ちゃんのケアの計画を立てることができます。現時点では原因が不明であるため、この症状を予防する方法はありません。したがって、妊婦は検査スケジュールに従って胎児を検査し、病気を診断して適切な治療を受ける必要があります。
[広告2]
ソース


![[写真] 政治局決議第66-NQ/TW号および第68-NQ/TW号の普及と実施のための全国会議](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/5/18/adf666b9303a4213998b395b05234b6a)




























![[写真] ファム・ミン・チン首相が科学技術発展に関する会議を議長として開催](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/5/17/ae80dd74c384439789b12013c738a045)































































コメント (0)