ជាលើកដំបូង វៀតណាមបានជោគជ័យក្នុងការប្តូរបំពង់ខ្យល់ពីអ្នកបរិច្ចាគខួរក្បាល។
ថ្មីៗនេះ វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យមិត្តភាពវៀត ឌឹក បានជោគជ័យក្នុងការប្តូរបំពង់ខ្យល់ដោយប្រើផ្នែកមួយនៃបំពង់ខ្យល់ពីអ្នកបរិច្ចាគខួរក្បាលទៅកាន់អ្នកជំងឺនៅ Thanh Hoa ។
នេះជាការប្តូរបំពង់អាហារដ៏កម្រមួយ រួមផ្សំជាមួយនឹងការវះកាត់កែសម្ផស្សមាត់ស្បូនក្នុងអក្សរសិល្ប៍វេជ្ជសាស្រ្ដពិភពលោក ហើយត្រូវបានអនុវត្តដោយជោគជ័យជាលើកដំបូងនៅក្នុងប្រទេសវៀតណាមរហូតមកដល់បច្ចុប្បន្ន។
 |
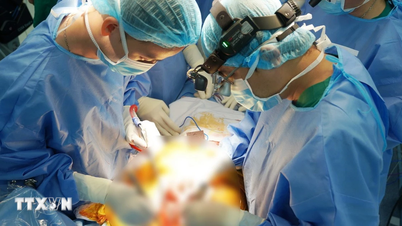
| គ្រូពេទ្យនៅមន្ទីពេទ្យមិត្តភាពវៀត ឌឹក ធ្វើការវះកាត់ប្តូរបំពង់កលើអ្នកជំងឺ។ |
នៅខែកក្កដា ឆ្នាំ 2022 អ្នកជំងឺ LVN (អាយុ 25 ឆ្នាំ Thanh Hoa) បានទទួលគ្រោះថ្នាក់ចរាចរណ៍ ហើយត្រូវបានគេធ្វើរោគវិនិច្ឆ័យថាមានរបួសជាច្រើន របួសខួរក្បាល របួស maxillofacial របួសបិទជិត របួសថ្លើម និងបានទទួលការវះកាត់រួមបញ្ចូលគ្នាលើឆ្អឹង maxillofacial តំបន់ក និងការព្យាបាលបែបអភិរក្សនៃសរីរាង្គដែលរងការខូចខាតផ្សេងទៀត។
បន្ទាប់ពីការវះកាត់ អ្នកជំងឺត្រូវបានត្រួតពិនិត្យ និងព្យាបាលដោយការសង្គ្រោះដែលពឹងផ្អែកខ្លាំង (ជាមួយ tracheostomy: បង្កើតរន្ធនៅកដើម្បីដកដង្ហើមដោយមិនអាចដកដង្ហើមតាមច្រមុះដូចធម្មតា)។ ពេលមានលំនឹង អ្នកជំងឺត្រូវបញ្ជូនទៅមន្ទីរពេទ្យក្នុងស្រុក ដើម្បីព្យាបាលបន្ត ។
មួយខែបន្ទាប់ពីការវះកាត់ tracheostomy អ្នកជំងឺត្រូវបានពិគ្រោះយោបល់សម្រាប់ការព្យាបាលបែបអភិរក្ស ការពង្រីក និងការដាក់ stent បានបរាជ័យ បន្ទាប់មក tracheostomy ត្រូវបានអនុវត្តនៅមន្ទីរពេទ្យក្នុងទីក្រុងហាណូយ ប៉ុន្តែមិនទទួលបានជោគជ័យដោយសារតែការខូចខាតស្មុគស្មាញ និងការក្រិននៅលើផ្នែកវែងនៃ trachea (បន្ទាប់ពីប្រហែល 2 ខែការពិបាកដកដង្ហើមបានលេចឡើងហើយ tracheoptomy ជាអចិន្ត្រៃយ៍) ។
ក្នុងអំឡុងពេលនៃការព្យាបាលថ្មីៗនេះសម្រាប់ការស្ទះបំពង់ខ្យល់នៅពេលដែលមិនតម្រូវឱ្យធ្វើ tracheostomy ជាអចិន្ត្រៃយ៍ អ្នកជំងឺបានទទួលទាន និងផឹកជាធម្មតាតាមមាត់ ហើយបានទទួលការចាក់ថ្នាំប្រឆាំងនឹងស្លាកស្នាមចូលទៅក្នុងបំពង់ខ្យល់រួមតូច (អ្នកជំងឺបានទទួលការចាក់ចំនួន 6 ដង ការចាក់នីមួយៗដាច់ពីគ្នា 1-2 ខែ) ។
នៅខែឧសភា ឆ្នាំ 2023 បន្ទាប់ពីការចាក់លើកទី 6 អ្នកជំងឺមានការបញ្ចេញទឹកដោះចេញតាមកន្លែង tracheostomy ។ គ្រូពេទ្យឯកទេសខាងក្រពះ បានធ្វើរោគវិនិច្ឆ័យលើបំពង់អាហារ បំពង់អាហារ នៅកន្លែងចាក់ថ្នាំប្រឆាំងនឹងស្លាកស្នាមនៃបំពង់អាហារ និងធ្វើការវះកាត់ក្រពះសម្រាប់ការបំបៅ។
អ្នកជំងឺត្រូវបានពិនិត្យជាប្រចាំនៅមន្ទីរពេទ្យមិត្តភាពវៀតឌឹក។ ក្នុងរយៈពេល 2 ឆ្នាំកន្លងមកនេះ អ្នកជំងឺមិនអាចញ៉ាំអាហារតាមមាត់បានទេ (ប៉ុន្តែត្រូវបញ្ចុកតាមបំពង់ក្រពះ) និងមិនអាចដកដង្ហើមតាមច្រមុះបាន ប៉ុន្តែតាមរយៈ tracheostomy នៅក (ជារឿយៗបណ្តាលឱ្យមានដំបៅហូរឈាម និងការឆ្លងមេរោគនៅកន្លែង tracheostomy) ។
ឪពុកនិងគ្រួសាររបស់អ្នកជំងឺមានទុទិដ្ឋិនិយមខ្លាំងចំពោះអនាគតរបស់យុវជនម្នាក់ដែលអាចធ្វើការបាន ប៉ុន្តែឥឡូវបានពិការ។ ជីវិតហាក់ដូចជាដល់ទីបញ្ចប់ហើយ។ អ្នកជំងឺនិងឪពុករបស់គាត់ (ដែលតែងតែតាមកូនប្រុសរបស់គាត់ទៅវេជ្ជបណ្ឌិតនិងព្យាបាល) ធ្លាក់ចូលទៅក្នុងស្ថានភាពទុទិដ្ឋិនិយមនិងធ្លាក់ទឹកចិត្ត ...
ប្រឈមមុខនឹងការរងរបួសដ៏ស្មុគស្មាញរបស់អ្នកជំងឺ វេជ្ជបណ្ឌិតនៅមន្ទីរពេទ្យមិត្តភាពវៀតឌឹកបានធ្វើការពិគ្រោះដោយអន្តរកម្ម (ENT, gastroenterology, ការវះកាត់ thoracic, rehabilitation, anesthesia, resuscitation, ធនាគារជាលិកា, អាហារូបត្ថម្ភ, ល) និងបានយល់ព្រមធ្វើការវះកាត់ពីរដំណាក់កាល។
បន្ទាប់មក ការវះកាត់ផ្លាស្ទិចដើម្បីកាត់ និងភ្ជាប់បំពង់អាហារមាត់ស្បូនរួមតូចឡើងវិញ ឬបង្កើតបំពង់អាហារដោយប្រើផ្នែកពោះវៀនធំ។ បន្ទាប់មក ការវះកាត់ចំនួនពីរ ដើម្បីបង្កើតផ្នែក glottis ឡើងវិញ រួមជាមួយនឹងការប្តូរផ្នែក trachea មាត់ស្បូន ជាមួយនឹងផ្នែក trachea របស់អ្នកបរិច្ចាគខួរក្បាល។
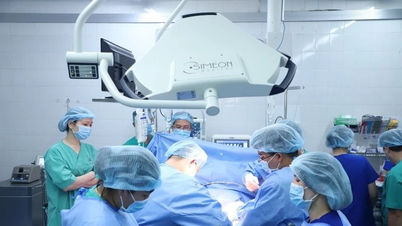
ដោយមានការរៀបចំយ៉ាងយកចិត្តទុកដាក់ដោយក្រុមអ្នកជំនាញឈានមុខគេនៅមន្ទីរពេទ្យមិត្តភាពវៀតឌឹក នៅថ្ងៃទី ១១ ខែមេសា ឆ្នាំ ២០២៤ អ្នកជំងឺបានទទួលការវះកាត់ដើម្បីស្ថាបនាឡើងវិញនូវបំពង់អាហារមាត់ស្បូន កាត់ស្នាមសរសៃនៃបំពង់អាហារ និងរៀបចំចុងទាំងពីរនៃបំពង់ខ្យល់សម្រាប់ការវះកាត់លើកទីពីរ។
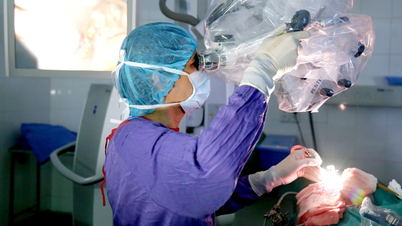
នៅថ្ងៃទី 13 ខែឧសភា ឆ្នាំ 2024 អ្នកជំងឺបានទទួលការវះកាត់ដើម្បីប្តូរបំពង់ខ្យល់មាត់ស្បូន ដោយប្រើ trachea របស់អ្នកបរិច្ចាគខួរក្បាលដែលស្លាប់ រួមបញ្ចូលគ្នាជាមួយនឹងការដាក់ stent tracheal និងការប្តូរសាច់ដុំ sternocleidomastoid ទ្វេភាគីដើម្បីគ្របដណ្តប់ trachea ដែលបានប្តូរ។
បន្ទាប់ពីសម្រាកព្យាបាលយ៉ាងយកចិត្តទុកដាក់ អ្នកជំងឺបានចេញពីមន្ទីរពេទ្យ ហើយត្រឡប់មកផ្ទះវិញនៅថ្ងៃទី២៥ ខែមិថុនា ឆ្នាំ២០២៤។ អ្នកជំងឺត្រូវបានពិនិត្យឡើងវិញបន្ទាប់ពីរយៈពេល១ខែ មានសុខភាពល្អ (អ្នកជំងឺឡើងទម្ងន់៥គីឡូក្រាម) ស្នាមវះកាត់បានជាសះស្បើយល្អ អ្នកជំងឺអាចហូបតាមមាត់ និងដកដង្ហើមតាមច្រមុះម្តងទៀត។
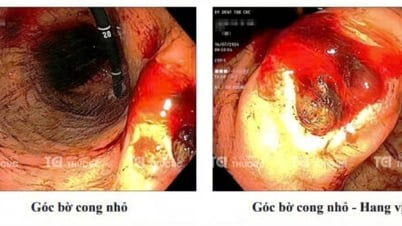
លទ្ធផលនៃការឆ្លុះបំពង់អាហារ និងបំពង់ខ្យល់៖ ស្លាកស្នាមវះកាត់បានជាសះស្បើយល្អ ស្នាមឆ្កូតមានពណ៌ផ្កាឈូក គ្មានការកកស្ទះ គ្មានសាច់ដុំ គ្មានដុំពក។
បន្ទាប់ពីពិនិត្យឡើងវិញរយៈពេល 3 ខែ អ្នកជំងឺបានឡើងទម្ងន់ 10 គីឡូក្រាម ជាមួយនឹងរាងកាយដែលមានសុខភាពល្អ ដោយដកដង្ហើមតាមច្រមុះ និងទទួលទានតាមមាត់។ អ្នកជំងឺត្រូវបានគេគ្រោងនឹងដក stent tracheal ក្នុងខែទី 5 ដល់ទី 6 ។
ស្ថានភាពបច្ចុប្បន្នរបស់អ្នកជំងឺ និងឪពុករបស់អ្នកជំងឺបានផ្លាស់ប្តូរទាំងស្រុង៖ អ្នកជំងឺឡើងទម្ងន់ម្តងទៀត សុខភាពរបស់គាត់មានភាពប្រសើរឡើង គាត់អាចញ៉ាំតាមមាត់ និងដកដង្ហើមតាមច្រមុះបានធម្មតា។ ទាំងអ្នកជំងឺ និងគ្រួសាររបស់គាត់ មានសុទិដ្ឋិនិយម និងសប្បាយរីករាយម្តងទៀត ហើយបរិយាកាសគ្រួសារលែងតានតឹង ឬហត់នឿយទៀតហើយ។
រហូតមកដល់ពេលនេះ ការវះកាត់ប្តូរសរីរាង្គទូទៅ និងការប្តូរតាមផ្លូវដង្ហើម ជាពិសេសនៅតែជាបញ្ហាប្រឈមនៅក្នុងផ្នែកវះកាត់ និងក្នុងសហគមន៍វេជ្ជសាស្ត្រជុំវិញពិភពលោក។
មានរបាយការណ៍រយៈពេលខ្លីជាច្រើននៃការប្តូរផ្នែក tracheal ប៉ុន្តែលទ្ធផលគឺតិចតួច និងពិបាក ហើយមិនមានវិធីសាស្រ្តដ៏មានប្រសិទ្ធភាពបំផុតសម្រាប់គ្រប់គ្រងប្រភេទនៃដំបៅនេះទេ (របួស tracheal segmental វែងជាង 6 សង់ទីម៉ែត្រ)។
ជាពិសេស របៀបជ្រើសរើសសម្ភារៈផ្សាំ របៀបចិញ្ចឹមត្រកួន និងរបៀបថែទាំវាក្រោយពេលស្ទូង។ តើថ្នាំប្រឆាំងការបដិសេធត្រូវការឬអត់?… បញ្ហាទាំងអស់ខាងលើត្រូវបានលើកឡើងក្នុងកិច្ចពិភាក្សាដែលដឹកនាំដោយប្រធានមន្ទីរពេទ្យមិត្តភាពវៀតឌឹក។
លើសពីនេះ ករណីព្យាបាលនៅមន្ទីរពេទ្យមិត្តភាពវៀត ឌឹក មានភាពស្មុគស្មាញខ្លាំង ដោយសាររបួសពីរដំណាលគ្នា (ទាំងបំពង់អាហារ និងបំពង់អាហារ) ចំពោះអ្នកជំងឺវ័យក្មេងដែលមានអនាគតមិនច្បាស់លាស់នៅខាងមុខ។
សំណួរសួរថា តើត្រូវជ្រើសរើសវិធីព្យាបាលរបួសទាំងពីរប្រភេទនេះដោយរបៀបណា? ពេលណាត្រូវបន្ត? ផែនការថែទាំក្រោយការវះកាត់...ត្រូវបានគណនាយ៉ាងប្រុងប្រយ័ត្ន និងទទួលបានលទ្ធផលល្អដូចបានបង្ហាញ។
លទ្ធផលនៃអ្នកជំងឺនេះនឹងបើកការរំពឹងទុកដ៏ភ្លឺស្វាងសម្រាប់អ្នកជំងឺដែលមានដំបៅ tracheal វែងជាង 6cm (ដោយសាររបួស, ដុំសាច់ពីកំណើត ឬដុំសាច់...) ដើម្បីអាចស្តារផ្លូវដង្ហើមបានល្អបំផុត។
បច្ចុប្បន្ននេះ មន្ទីរពេទ្យមិត្តភាពវៀតឌឹក ជាមួយនឹងក្រុមធនធានមនុស្សគុណភាពខ្ពស់ និងអ្នកជំនាញឈានមុខគេក្នុងវិស័យប្តូរសរីរាង្គ រួមជាមួយនឹងការជួយជ្រោមជ្រែងពីអ្នកជំនាញអន្តរជាតិ និងចក្ខុវិស័យរបស់ថ្នាក់ដឹកនាំមន្ទីរពេទ្យ ការប្តូរសរីរាង្គគឺជាការផ្តោតសំខាន់ក្នុងការអភិវឌ្ឍន៍។ បន្ថែមពីលើការអនុវត្តជាប្រចាំបន្ថែមទៀតនៃការប្តូរសរីរាង្គនៃថ្លើម បេះដូង តំរងនោម សួត មន្ទីរពេទ្យនឹងអនុវត្តការប្តូរសរីរាង្គជាច្រើនទៀតនាពេលខាងមុខ រួមទាំងការប្តូរបំពង់ខ្យល់ ការប្តូរលំពែង ការប្តូរពោះវៀន... ដែលនាំមកនូវអត្ថប្រយោជន៍ជាច្រើនដល់អ្នកទទួលដែលមិនអាចធ្វើទៅបានពីមុនមក។


![[រូបថត] ពេលវេទមន្តនៃពពកប្រាំពីរពណ៌នៅលើភ្នំបាដែនក្នុងថ្ងៃដង្ហែព្រះបរមសារីរិកធាតុ](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/5/9/7a710556965c413397f9e38ac9708d2f)
![[រូបថត] អំណាចយោធារុស្ស៊ីដាក់តាំងបង្ហាញនៅឯក្បួនដង្ហែរអបអរសាទរខួប 80 ឆ្នាំនៃជ័យជំនះលើហ្វាស៊ីសនិយម](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/5/9/ce054c3a71b74b1da3be310973aebcfd)

![[រូបថត] អគ្គលេខាធិកា To Lam និងមេដឹកនាំអន្តរជាតិចូលរួមក្បួនដង្ហែរប្រារព្ធខួបលើកទី 80 នៃជ័យជំនះលើហ្វាស៊ីសនិយមនៅក្នុងប្រទេសរុស្ស៊ី](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/5/9/4ec77ed7629a45c79d6e8aa952f20dd3)

![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh ធ្វើជាប្រធានកិច្ចប្រជុំរដ្ឋាភិបាលពិសេសស្តីពីការរៀបចំអង្គភាពរដ្ឋបាលគ្រប់លំដាប់ថ្នាក់។](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/5/9/6a22e6a997424870abfb39817bb9bb6c)




















































































Kommentar (0)