1935 年の冬の午後、当時 23 歳の医学生だったトン・タット・トゥン教授は、研究していた死体の肝臓の胆管と血管に大小さまざまな虫が詰まっているのを発見しました。
彼はスクレーパーと器用な指を使って肝臓をなぞり、解剖した。わずか15分で、肝臓内のすべての胆管と血管が正確に露出されました。
この発見をきっかけに、彼はその後 4 年間で 200 体の死体の肝臓を自ら解剖し、血管図を描き直し、肝臓を切る前に血管を結ぶという前例のない手法を考案しました。彼は1939年に最初の手術を行った。
それから約20年後、彼は原発性癌患者の肝臓の右葉をわずか6分で切除しました。 1952年に導入されたフランスのロルタ・ヤコブ教授の肝臓切除法に従えば、3~4時間かかります。トン・タット・トゥン教授の研究はロンドンの「ランセット」誌に掲載されて世論に衝撃を与えた。
彼の手術法は国際医学界で「乾式肝臓手術」または「トンタットン法」と呼ばれ、ベトナムの肝臓手術は世界的に有名になった。
爆弾の轟音と銃弾の飛び交う命が糸のように脆かった時代、それでも白いブラウスを着て危険を冒し、人命救助にあたったベトナム人はたくさんいました。
彼らは森の真ん中に建てられた小屋や、何もかもが揃っていない手術室で、患者の命を救うために闘っただけでなく、ベトナムの近代医学への最初の道を静かに築いたのです。
フランスとの抗日戦争中、ベトバクの山中の茅葺き小屋で、ダン・ヴァン・グ教授は日本から持ち帰ったスーツケースに入っていたペニシリン菌から抗生物質を熱心に研究し、調合しました。
食料が乏しかった当時、ング教授はトウモロコシ、キャッサバ、さらには乾燥食品を使ってキノコを栽培するための培地を準備しました。
彼は貧しい研究室から、有名な「ペニシリン水」の製造を組織しました。
ダン・ヴァン・グ教授による「ペニシリン水」の製造は特別な意義を持ち、フランスに対する抵抗戦争の勝利に効果的に貢献しました。
1967 年のテトまでに、淡黄色の溶液はほぼすべての最前線の外科ステーションに配備され、負傷した兵士の 80% が腕や脚の切断や感染症による死亡を回避するのに役立ちました。
研究室も、近代的な設備もなく、技術移転を待つ時間もなかったが、彼らはあらゆる知識、愛国心、そして生き残りたいという願望を持って奇跡を起こした。
そして国が統一されると、その伝統は戦後何世代にもわたる医師によって受け継がれ、ベトナムの刻印をつけた手術が地域や世界で有名になりました。
1988 年 10 月 4 日、ホーチミン市で世界に衝撃を与えた医療上の出来事がありました。結合双生児のグエン・ヴィエットとグエン・ドゥックの分離手術が、トラン・ドン A 教授率いるベトナム人および国際的医師 62 名からなるチームによって成功裏に行われました。
1981年にコントゥムで生まれた2人の男の子を分離する手術。2人は腹部で結合し、肛門と性器を共有し、3本の足(うち1本は共有)を持っている。
手術は極めて困難な状況下で行われた。ベトさんは脳性麻痺を患っており、呼吸が止まってしまうことがよくあったため、ベトさんへの医療介入はドゥックさんに影響を及ぼした。医療上の緊急状況と戦後の貧困が重なり、多くの国際的な専門家が手術を拒否した。
「ベトナムが陥落すればドイツも死ぬ。分離を遅らせることはできない」とトラン・ドン・ア教授は回想した。
1年間の準備を経て、外科チームは数時間に及ぶ手術を正式に実施した。費用、医薬品、設備などはすべて日本国民の負担です。ヴィエットさんとドゥックさんは無事に分離されました。これは医学史上前例のない偉業です。二人のうち一人が脳性麻痺を患っていた結合双生児の分離手術が世界で初めて成功しました。
この手術は医学史上前例のないものであったため、ギネスブックに登録された。
手術後、ベトさんはさらに19年間生き、2007年に亡くなりました。グエン・ドゥックさんは現在健康で、結婚して2人の子供がいます。彼らの物語はベトナム医学の頂点を象徴するだけでなく、人類にインスピレーションを与え、生きる意志を鼓舞するものでもある。
多くの国際医療専門家は、当時の医療機器や技術が不足していた状況下で困難を克服したベトナム医療チームの能力と精神に対して称賛の意を表した。
ベトナム人とドイツ人の結合双生児を分離する手術は、何世代にもわたる医師たちのインスピレーションの源となり、ベトナム医学の進歩と課題を克服する能力の証として国際医学会議でも言及されてきた。
この手術は、将来の複雑な手術においてベトナムと国際的な医療専門家間の協力と学習の機会も開いた。
多くの人にとって、甲状腺手術は単なる軽微な医療介入です。しかし、女性、特に若い女性にとって、手術後の首の長い傷跡は根強い悩みの種となっている。傷跡が怖くて手術をためらう人も少なくなく、症状が重くなってから初めて医者に行く人もいます。
それを理解した上で、中央内分泌病院の元院長であるトラン・ゴック・ルオン准教授は、10年をかけて「ルオン博士の方法」と呼ばれる脇の下からの内視鏡甲状腺手術の技術を研究し、発明しました。これは臨床実践から生まれた成果であり、世界中の友人に認められ、学ばれています。
「患者さんが、首の真ん中に大きな傷跡が残るという自意識を一生抱えることなく、回復できる方法を見つけたいと思いました」と、准教授のトラン・ゴック・ルオン博士は語った。
2003年からは、首ではなく脇の下や胸部に1cm程度の小さな切開を加える、世界初の内視鏡下甲状腺手術を行っている。この技術により、患者は見た目に悪い傷跡を残さずに済むだけでなく、入院期間が 7 日から 2 ~ 3 日に短縮され、飲み込むときの痛みや呼吸困難などの合併症のリスクが大幅に軽減されます。
「Dr. Luong」法には、従来の腹腔鏡手術器具のみが必要で、複雑な機械や支援ロボットは必要なく、費用は1件あたり約300~400米ドルと、シンガポールや韓国の方法の数十倍安いにもかかわらず、安全性、効率性、美観が保証されるという優れた利点があります。
ルオン准教授の甲状腺内視鏡検査法は非常に有名で、ベトナムの患者が甲状腺手術を受けるためにシンガポールに行くと、シンガポールの医師は、その方法を教えてくれた「ルオン先生」に会うためにベトナムに戻るように勧めるほどだ。
特に、この方法は下位レベルの医療施設への移行が容易であり、全国で多くの病院で内視鏡下甲状腺手術が行われています。
これまでに、オーストラリア、ポルトガル、シンガポール、マレーシア、インドネシア、フィリピン、タイ、パキスタン、オーストラリア、インド、トルコなど、地域内外の国々から 300 名を超える教授や医師がこの外科手術技術を学ぶために中央内分泌病院を訪れています。
2023年12月、4歳の娘に総胆管嚢胞があることがわかったオーストラリア人家族(現在インドネシア在住)は、シングルポート内視鏡技術を使用した治療を受けるためにベトナムへ行くことを決めました。
特に、単孔式腹腔鏡による胆管嚢胞の治療は特に難しい技術であり、ベトナムは世界でこの技術の成功例を報告している2カ国のうちの1つです。ザンポン総合病院の副院長であり准教授のトラン・ゴック・ソン博士は、現在この技術を実施する世界の2人の第一人者である医師の1人です。
孫准教授によると、胆管嚢胞の場合、世界における古典的な手術は依然として開腹手術だという。フランスや医療が先進的な多くの国では、今でもこの方法で総胆管嚢胞の治療が行われています。
開腹手術を行う場合、切開は大きく、外傷も多く、特に子供の場合、回復が遅くなります。一方、従来の内視鏡手術では、切開は2.5~3cm程度と小さく、手術のために3~4個の「入口ポート」を開ける必要があります。
従来の内視鏡手術は開腹手術に比べて侵襲性が低いですが、それでも小児にはあまり適していません。
「小児の胆管嚢胞を治療するためのシングルポート内視鏡検査は、ベトナムの小児外科における前進であり、国際的にも高く評価されています」とソン准教授は強調した。
時は遡って2011年、国際医学会議で、当時国立小児病院に勤務していた中国人医師が胆管嚢胞を治療するための単孔腹腔鏡手術を記録した30秒のビデオクリップが放映され、准教授のトラン・ゴック・ソン博士は衝撃を受けた。
その瞬間、彼は疑問を抱いた。「なぜベトナムはそれができないのか?」
その疑問から、この医師は探求、実験、そして粘り強いトレーニングの旅を始めました。
孫准教授は、これは外科医にとって多くの課題を伴う手術であると強調した。医師には非常に専門的な器具操作スキルが求められます。
総胆管嚢胞の外科的治療に関しては、開腹手術は多くの動作を必要とする、困難で複雑な手術です。たとえば、医師は胆嚢を摘出し、拡張した胆管を嚢胞に切り込み、さらに拡張した胆管を嚢胞に切り込み、腸のループを持ち上げて上部の総肝管に再接続し、胆汁を採取する必要があります。
これらすべてを単孔腹腔鏡手術で行うのははるかに困難です。
「最大の課題は作業姿勢です。作業する際、手は操作しやすい角度にする必要があることは周知の事実です。また、手術を行う際には、器具同士が接触しないようにすることで、操作がしやすくなります。
一方、シングルポート腹腔鏡手術では、器具が2cm未満の切開のみを通過する場合、器具はほぼ平行に配置されます。今では手が「縛られている」状態であり、手術は特に困難になっています。
「スペースが狭すぎるため、通常の手術と比べて医師の動作をすべて変更する必要があった」とソン准教授は説明した。
しかし、この方法は患者にとって大きな価値をもたらします。患者は外傷がほとんどなく、回復も早く、傷跡も残りません。
オーストラリア人少女の手術中、ソン准教授はへその部分を15ミリだけ切開した。手術後、子供はすぐに回復し、わずか数日後には走ったりジャンプしたりできるようになりました。赤ちゃんは手術後7日間監視され、退院しました。
これまで、孫准教授はこの高度な外科手術法を用いて、胆管嚢胞を患う数百人の子供たちを治療してきた。感染性合併症はわずか1%未満で、非常に低い数値です。
タイ、インドネシア、日本など海外から多くの専門家がセントポール総合病院を訪れ、シングルポート腹腔鏡手術法について学んでいます。
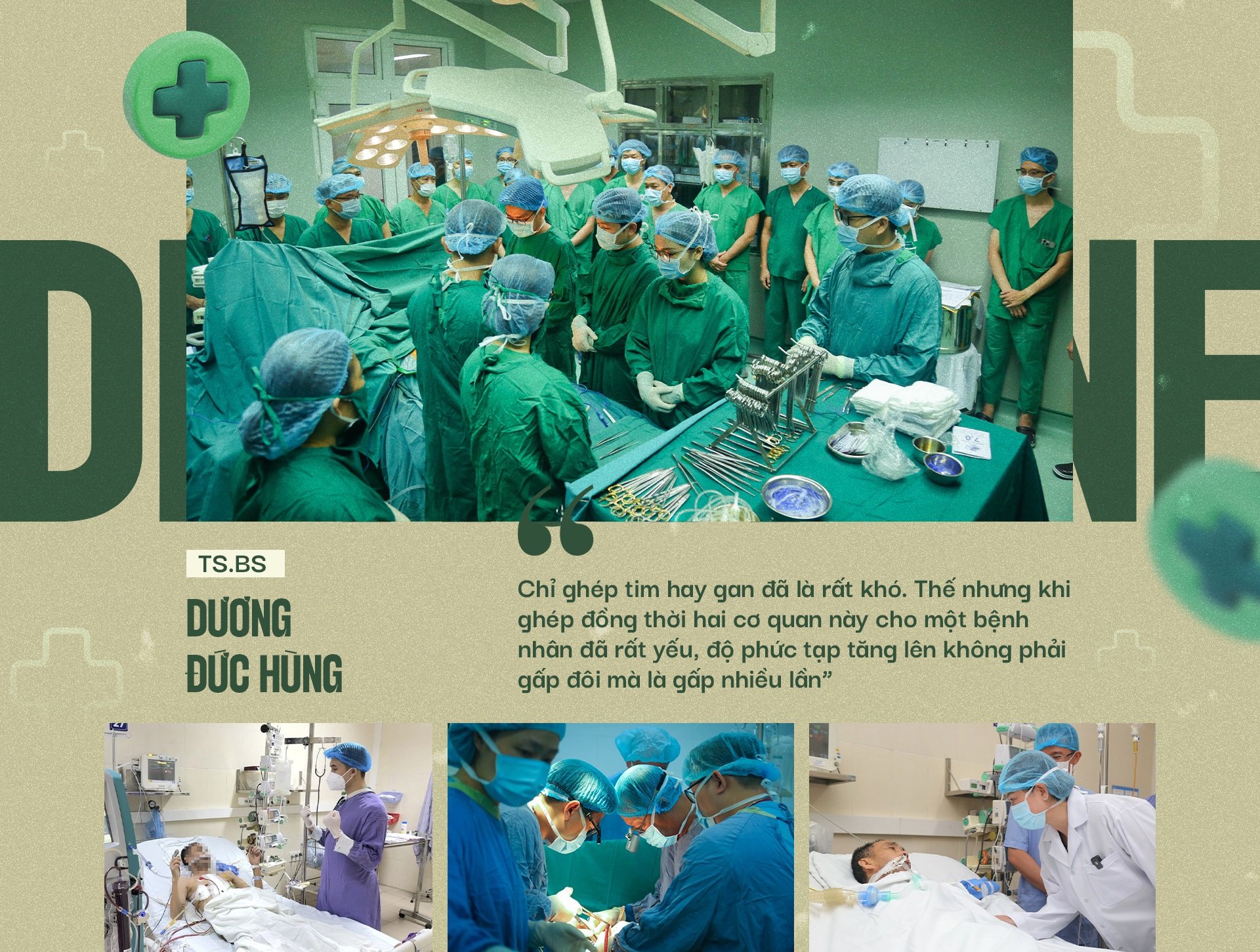
2024年10月1日、ベトドゥック友好病院において、ベトナム医療史上初めて、心臓と肝臓の同時移植が成功しました。これは前例のない手術であり、米国や欧州など医療が先進的な一部の国でのみ記録されている。
臓器提供者はゲアン省出身の36歳の男性で、残念ながら交通事故に遭い、脳死と診断された。極度の苦痛の中、家族は勇敢な決断を下しました。見知らぬ人を救うために彼の臓器をすべて提供するという決断です。
レシピエントはハノイ在住の41歳のD.VH氏で、末期の心不全と肝不全を患っており、ECMOと血管収縮薬によって生命を維持している。
「患者の命を救えるチャンスは一度だけだ」とベトドゥック病院院長のドゥオン・ドゥック・フン医師は語った。
病院は臓器提供の情報を受け取るとすぐに赤色警報を発令し、2つの専門チームを調整して夜間に300キロ以上離れたゲアン総合病院まで出向き、臓器摘出を実施した。
心臓と肝臓は体外では寿命が最も短い臓器であり、特に心臓はわずか数時間しか持たないため、これは時間との緊迫した競争です。
この大手術はベトドゥック友好病院で8時間以上にわたり行われ、さまざまな専門分野の医師数十人が集まった。すべてのステップ、すべての動作は分単位で正確でなければなりません。
「心臓や肝臓の移植だけでも非常に困難です。しかし、非常に衰弱した患者にこれら2つの臓器を同時に移植する場合、複雑さは2倍どころか何倍にも増します」と洪医師は語った。
その夜遅く、ドナーの心臓は見知らぬ人の胸の中で初めて鼓動を打った。肝臓も機能し、定期的に胆汁を分泌します。 5日後、患者は気管内チューブから外され、再び自力で呼吸を開始し、徐々に回復し、チーム全員の心身ともに満足しました。
「これは医学上の偉業であるだけでなく、偉大な人類の物語でもあります。一人の人が亡くなっても、別の人の体の中で命は続いていきます。それは計り知れない価値です」と洪医師は語った。
フン医師によると、患者に対する心臓と肝臓の同時移植の成功は、ベトナムの臓器移植分野における誇らしい新たなマイルストーンである。
「ベトナムの臓器移植技術は世界の医療大国と肩を並べており、私たちは誇りに思う権利があります。ベトナムよりも先進的な医療システムを持つ多くの先進国でさえ、この技術をまだ実施できていません」とフン医師は語った。
内容:ミン・ニャット
デザイン:トゥイ・ティエン
2025年4月24日 - 6時55分
出典: https://dantri.com.vn/suc-khoe/tu-lan-quan-y-giua-rung-den-nhung-ca-mo-vang-danh-the-gioi-cua-bac-si-viet-20250423215748204.htm













![[写真] ファム・ミン・チン首相が世界銀行ベトナム、ラオス、カンボジア地域事務所所長と会見](https://vphoto.vietnam.vn/thumb/1200x675/vietnam/resource/IMAGE/2025/5/15/2c7898852fa74a67a7d39e601e287d48)
























































































コメント (0)