
PGS.TS Nguyễn Lân Hiếu tư vấn cho bệnh nhân – Ảnh: BVCC
Người cẩn thận vẫn dùng sai thuốc mỡ máu
PGS.TS Nguyễn Lân Hiếu, giám đốc Bệnh viện Đại học Y Hà Nội, cho biết thường xuyên gặp bệnh nhân đến khám “mỡ máu” dùng sai thuốc. Người dùng một đơn thuốc uống liên tục không cần tái khám, người thì xét nghiệm thấy kết quả tốt là bỏ thuốc, có người nguy hiểm hơn là tự mua thuốc uống hoặc uống theo đơn của người quen, người nhà.
Đặc biệt, có những người rất cẩn thận nhưng vẫn dùng sai như trường hợp cả 2 vợ chồng cùng bị tăng huyết áp, đái tháo đường. Con trai ông bà luôn mua thuốc đầy đủ cho cha mẹ 6 tháng/lần.
“Vì khám lần đầu nên tôi vẫn yêu cầu xem lại hết hồ sơ cũ. Điều rất ngạc nhiên tại sao ông bà đều được dùng thuốc hạ mỡ máu liều cao mà không hạ được mỡ máu nên bác sĩ lại tiếp tục cho và nâng liều.
Yêu cầu mang thuốc đang uống để tôi xem trực tiếp mới tá hỏa ông bà bị dùng nhầm, cũng nửa viên cho ông và một viên cho bà, tối trước khi đi ngủ. Thuốc này trị bệnh… đau ngực và liều lượng là 2 viên mỗi ngày.
Có may mắn là thuốc rất ít tác dụng phụ nên ông bà dùng cả năm cũng không có biến cố gì. Vậy nhưng tác dụng chống xơ vữa mạch của thuốc giảm mỡ máu lại không được phát huy và bệnh hẹp mạch chi dưới của bà tiến triển đến mức cần phải can thiệp”.

Loại thuốc trị đau ngực nhưng bệnh nhân mỡ máu dùng sai – Ảnh: BVCC
Theo PGS Hiếu, thông lệ quốc tế chỉ có những thuốc hạ sốt, giảm đau, chống viêm non steroid và các loại vitamin, thuốc bổ, thực phẩm chức năng… mới mua trong siêu thị hoặc cửa hàng thuốc mà không cần kê đơn.
Vậy nhưng ở Việt Nam chỉ cần cầm vỏ thuốc, tờ giấy bất kỳ ghi tên thuốc hoặc cú nhắn tin điện thoại là có thể mua được thuốc. Tiện lợi thì có vì bất cứ lúc nào cũng có thể có thuốc dùng nhưng nguy hiểm nhiều hơn vì nhầm lẫn về tên thuốc, liều lượng và cách dùng.
“Chưa có thống kê chi tiết nhưng theo quan sát của tôi, tỉ lệ nhầm lẫn sau khi có đơn thuốc là rất lớn” – ông Hiếu nhấn mạnh.
Và hậu quả là người bệnh “tiền mất, tật mang”. PGS.TS Phạm Mạnh Hùng, viện trưởng Viện Tim mạch quốc gia, cho biết chỉ điều trị thuốc mỡ máu khi có chỉ định và phải dùng đúng theo chỉ định của bác sĩ. Bởi tất cả các thuốc giảm cholesterol loại kê đơn đang có trên thị trường đều có thể có những tác dụng phụ nguy hại.
Người dùng cần lưu ý báo cáo với thầy thuốc những khó chịu gặp phải để bác sĩ kịp thời điều chỉnh. Các tác dụng phụ có thể gặp phải là suy tế bào gan, viêm cơ (tiêu cơ), tiêu chảy, đau đầu…
Việc dùng thuốc điều trị rối loạn lipid máu cần lâu dài và bên cạnh đó vẫn phải tôn trọng chế độ không dùng thuốc, điều này rất quan trọng để đảm bảo thành công của điều trị” – ông Hùng nhấn mạnh.
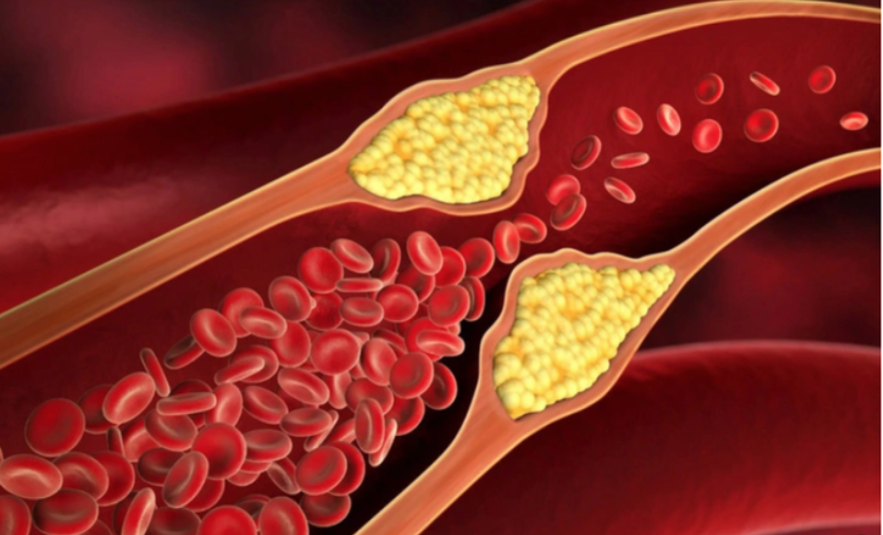
Mỡ máu là nguyên nhân hàng đầu gây bệnh tim mạch – Ảnh minh họa
Dùng sai hại hơn cả không dùng
Tại sao mỡ máu luôn là kẻ thù của bệnh tim mạch? Ở đây mỡ xấu lắng đọng vào thành mạch máu gây hẹp, tắc mạch vành (nuôi tim), não, thận. Trong kết quả xét nghiệm của bệnh nhân sẽ có 4 hoặc 5 dòng về chỉ số mỡ máu. Người bệnh nên lưu ý 3 trong đó:
– HDL: lipoprotein tỉ trọng cao, được tạo thành chủ yếu từ protein. HDL-C là cholesterol “tốt” vì nó lấy thêm cholesterol ra khỏi máu và vận chuyển đến gan. Gan sau đó sẽ thực hiện việc phân hủy cholesterol và loại bỏ ra khỏi cơ thể.
– LDL: lipoprotein tỉ trọng thấp, chủ yếu được tạo thành từ cholesterol, nếu có quá nhiều LDL trong máu có thể gây ra một số ảnh hưởng đến sức khỏe do đó gọi là cholesterol “xấu”. LDL tăng cao sẽ kết hợp với các chất khác, tích tụ trên thành động mạch. Theo thời gian, chúng sẽ tạo thành mảng bám, khiến lòng mạch bị thu hẹp hoặc tắc nghẽn.
– Triglyceride: chất béo trung tính luôn có ở trong máu do thức ăn chuyển hóa mỗi ngày và gan tạo ra. Triglyceride sẽ chuyển thành năng lượng để nuôi các tế bào, nhưng nếu triglyceride trong cơ thể quá nhiều sẽ đối diện nguy cơ mắc bệnh tim, mạch máu, viêm tụy cấp…
Như vậy, khi lượng triglyceride rất cao mới là nguy cơ cho sức khỏe.
Điều trị rối loạn lipid máu như thế nào mới đúng cách? Với kinh nghiệm của PGS Hiếu thì:
– Nếu đã bị biến cố tim mạch, đặc biệt là tắc mạch (nhồi máu cơ tim, não, chi…) thì việc dùng thuốc hạ mỡ máu là bắt buộc. Những trường hợp chưa bị nhồi máu, tắc mạch nhưng nếu đã có chẩn đoán chính xác bị thiếu máu do hẹp và xơ vữa mạch máu thì việc điều trị giảm mỡ máu không chỉ là phương pháp dự phòng mà là điều trị.
– Khi có mỡ máu loại xấu cao và mỡ tốt rất thấp, kèm theo các yếu tố nguy cơ tim mạch như béo phì, tăng huyết áp, đái tháo đường, gia đình có người bị biến cố tim mạch, hút thuốc lá… việc điều trị là có lợi nếu người bệnh kiên nhẫn tuân thủ sử dụng thuốc.
– Nếu mỡ “xấu” tăng cao nhưng mỡ “tốt” không thấp: hãy bình tĩnh khi quyết định uống thuốc, vì chưa có nghiên cứu nào chứng minh một mình LDL có thể làm tăng biến cố tim mạch ở người không có yếu tố nguy cơ và triệu chứng lâm sàng.
Dự phòng như thế là lợi bất cập hại. Cứ sống lành mạnh, chế độ ăn kiêng khem, tập luyện thể thao chắc chắn sẽ tốt hơn dùng mấy viên giảm mỡ máu rồi bỏ. “Tôi là một ví dụ điển hình, nên xin các bạn hãy tin tưởng”, PGS Hiếu nhấn mạnh.
– Trường hợp bị tăng triglyceride đơn độc, đặc biệt xét nghiệm chỉ số của mình nhiều khi gấp 3 gấp 4 lần chỉ số bình thường thì bệnh nhân hãy bình tĩnh. Nếu gia đình không có rối loạn lipid máu di truyền với nhiều bệnh lý tắc mạch thì chỉ dùng thuốc khi hàm lượng này quá cao mà không giảm bớt ngay cả khi áp dụng chế độ ăn nghiêm ngặt.
Xin nhắc lại: đã dùng thuốc thì không được tự ý ngừng lại, cho dù các chỉ số đã về bình thường.
“Sau khi giảm đến liều thấp nhất do hãng khuyến cáo, tôi sẽ cho bệnh nhân uống cách ngày và dừng hẳn khi không có các triệu chứng lâm sàng đồng thời cân bằng được cuộc sống sinh hoạt hằng ngày, theo dõi định kỳ 3-6 tháng để bảo đảm mỡ “xấu” không tăng trở lại” – PGS.TS Hiếu chia sẻ.
Để tránh nhầm lẫn, sai sót khi dùng thuốc, người bệnh mỗi khi nhận đơn từ bác sĩ, so sánh với thuốc từ nhà thuốc, thực hiện theo hướng dẫn, tái khám khi hết thuốc hoặc khi không giảm bệnh, xuất hiện tác dụng phụ.
Nguồn: https://tuoitre.vn/dung-thuoc-tri-mo-mau-sai-nguy-hai-hon-ca-khong-dung-thuoc-20240608202407564.htm
