Hà NộiCô gái 21 tuổi đến viện khám vì viêm cầu thận, men gan cao gấp 13 lần bình thường, nguyên nhân là thói quen uống rượu triền miên.
Cầm kết quả xét nghiệm của cô gái, bác sĩ Nguyễn Văn Thanh, Bộ môn Nội tổng hợp, Đại học Y Hà Nội, ngạc nhiên vì chỉ số gan thận ở mức báo động. Tuy nhiên, bệnh nhân tỏ ra khá bình thản, nói đã biết điều này từ nhiều lần khám trước. Cô từ chối mọi câu hỏi của bác sĩ, chỉ cho biết “lý do là ngày nào cũng uống rượu và yêu cầu điều trị”.
“Giữa áp lực và cám dỗ cuộc sống, nhiều người trẻ chưa đủ bản lĩnh, đồng thời thiếu sự định hướng, phải trả giá bằng chính sức khỏe của mình”, bác sĩ nói khi kể lại trường hợp trên, thêm rằng ngày càng nhiều người trẻ bị suy thận mạn tính, thậm chí giai đoạn cuối. Lúc này, người bệnh buộc phải chạy thận nhân tạo chu kỳ dù tuổi đời còn trẻ.
Như nữ sinh 17 tuổi, không kiểm tra sức khỏe thường xuyên. Trước vào viện khoảng ba tháng, cô đau các khớp ở hai bàn tay và rụng tóc nhiều, sau đó phù toàn thân tăng dần, tiểu ít, mệt mỏi, ho, khó thở. Vào viện, bệnh nhân được chẩn đoán suy thận nặng do đợt cấp của lupus ban đỏ hệ thống (một bệnh tự miễn dịch thường gặp ở người nữ trẻ tuổi) kèm suy tim, biến chứng viêm phổi, thiếu máu nặng.
Các bác sĩ phải truyền máu, dùng kháng sinh, lọc máu cấp cứu sau đó thay huyết tương để làm giảm tiến triển của bệnh. Tuy nhiên, bệnh nhân đáp ứng với thuốc kém, phải lọc máu hỗ trợ và sử dụng các thuốc ức chế miễn dịch kéo dài. Tình trạng này không kéo dài được lâu, người bệnh phải lọc máu chu kỳ để duy trì sự sống hoặc chờ ghép thận.
Trường hợp khác, nam 20 tuổi, đi khám vì thấy mệt mỏi, xanh xao, buồn nôn khi ăn. Kết quả chẩn đoán bệnh nhân bị suy thận giai đoạn cuối do viêm cầu thận mạn, phải đặt ống thông tĩnh mạch để lọc máu cấp cứu. Sau đó, bác sĩ mổ nối thông động tĩnh mạch ở cổ tay để chạy thận nhân tạo chu kỳ, buộc phải sống phụ thuộc hoàn toàn vào “quả thận máy” đến khi được ghép thận.
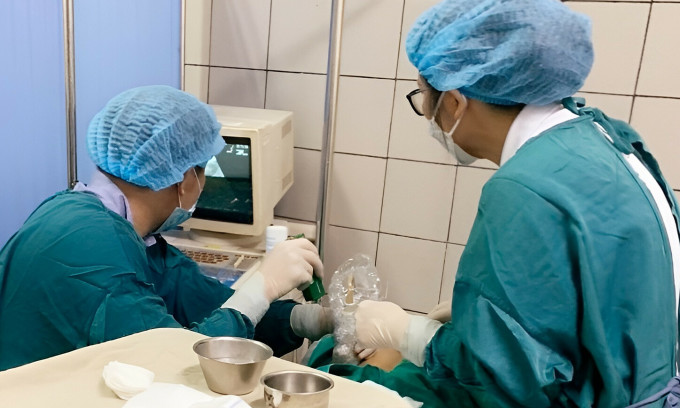
Các bác sĩ sinh thiết thận, kiểm tra chức năng thận cho người bệnh. Ảnh: Bác sĩ cung cấp
Bệnh thận và suy thận mạn tính là gánh nặng của ngành y tế cũng như gia đình người mắc. Khảo sát Inside CKD trên 11 quốc gia cho thấy chi phí chi trả cho bệnh thận mạn hàng năm lên đến hàng tỷ USD, chiếm 2,4-7,5% chi tiêu y tế hàng năm. Phí quản lý bệnh thận mạn ở giai đoạn cuối cho các liệu pháp chạy thận nhân tạo, thay thế thận, đặc biệt tăng cao.
Thống kê của Hội thận học thế giới ước tính khoảng ba triệu người đang phải duy trì sự sống nhờ phương pháp lọc máu (bao gồm chạy thận nhân tạo hoặc lọc màng bụng) và ghép thận. Đặc biệt, tỷ lệ người trẻ, người còn trong độ tuổi lao động mắc bệnh chiếm tỷ lệ cao và có xu hướng tăng.
Việt Nam ghi nhận hơn 10 triệu người mắc bệnh thận mạn tính. Tỷ lệ mắc bệnh thận mạn mới hằng năm là khoảng 8.000 người, 800.000 bệnh nhân cần phải chạy thận lọc máu, chiếm 0,1 % dân số. Tuy nhiên, Việt Nam chỉ có 5.500 máy chạy thận phục vụ 33.000 bệnh nhân. Tỷ lệ tử vong do bệnh này đứng thứ 8 trong số 10 nguyên nhân hàng đầu gây tử vong.
Bác sĩ Nguyễn Văn Tuyên, Trưởng khoa Nội thận tiết niệu, Bệnh viện Đa khoa Đức Giang, cho biết trong khoảng 5 năm gần đây, tỷ lệ bệnh nhân trẻ mắc bệnh thận mạn giai đoạn cuối phải lọc máu chu kỳ tăng lên khoảng 5-10%. Nhiều trường hợp tình cờ phát hiện bệnh từ dấu hiệu mờ nhạt như mệt mỏi, ăn không ngon miệng, buồn nôn.
“Đến khi đi khám phát hiện bị suy thận mức độ nặng, thậm chí suy thận giai đoạn cuối, bắt buộc phải lọc máu để duy trì sự sống”, bác sĩ nói.
Hiện, nơi này điều trị khoảng 130 bệnh nhân điều trị lọc máu chu kỳ, chia đều 4 ca. Trong số này, 30-40% bệnh nhân dưới 40 tuổi, thậm chí 30 tuổi, hoặc người trẻ khỏe, không nghiện rượu bia, chăm lười vận động.
“Thực tế này bị ngược so với các nước phát triển bởi nguyên nhân chủ yếu gây suy thận mạn là do tăng huyết áp và đái tháo đường”, bác sĩ Thanh nói. Còn ở Việt Nam, nguyên nhân gây suy thận thường là bệnh cầu thận, sỏi tiết niệu, nhiễm trùng, lạm dụng thuốc không theo chỉ định hoặc lối sống phản khoa học. Do vậy, tuổi trung bình của người mắc bệnh thận mạn tính ở Việt Nam thấp hơn rất nhiều so với các nước phát triển.
Ngoài ra, suy thận mạn tính là bệnh diễn biến âm thầm, không có triệu chứng nên bệnh nhân ở những giai đoạn sớm có thể không biểu hiện biệt. Khi đã có biểu hiện triệu chứng thì thường đã ở những giai đoạn muộn, dẫn đến điều trị bệnh trở nên khó khăn và hiệu quả thấp.
Đặc biệt, lối sống thiếu khoa học như ít vận động, thiếu ngủ, vệ sinh kém, uống không đủ nước cũng là nguyên nhân. Thường xuyên nhịn tiểu, lạm dụng rượu bia, hút thuốc lá, ăn mặn, ăn quá nhiều thịt, ăn nhiều đường và đồ ngọt, thức ăn nhiều dầu mỡ, tiêu thụ các thực phẩm chế biến sẵn, béo phì, sử dụng thuốc bừa bãi cũng gây suy thận.
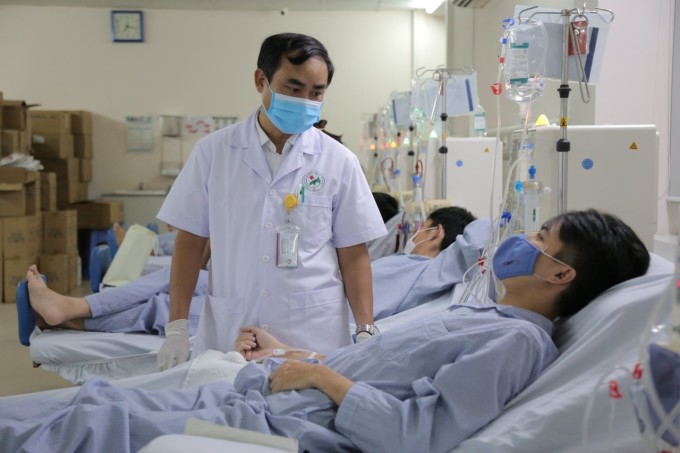
Nhiều người trẻ bị suy thận giai đoạn cuối không rõ nguyên nhân, gây áp lực lên hệ thống y tế và xã hội. Ảnh: Bệnh viện cung cấp
Để phòng bệnh, người dân cần thực hiện lối sống lành mạnh. Tất cả mọi người, kể cả những người trẻ tuổi cần có chế độ ăn cân bằng, uống đủ nước, không ăn mặn, hạn chế đồ ăn nhanh và lạm dụng thức uống có cồn.
Không thuốc lá, tập thể dục thể thao hàng ngày tùy theo tình trạng sức khỏe từng cá nhân. Tránh sử dụng thuốc bừa bãi đặc biệt là các thuốc không cần kê đơn, thuốc thảo dược không rõ nguồn gốc.
Người mắc bệnh lý cấp tính như nhiễm khuẩn đường hô hấp, nhiễm khuẩn ngoài da, nhiễm trùng đường tiết niệu cũng như kiểm soát tốt các bệnh lý mạn tính như tăng huyết áp, đái tháo đường, rối loạn mỡ máu, bệnh lý ác tính, bệnh tự miễn dịch, sỏi tiết niệu cần theo dõi sức khỏe để phòng bệnh.
Theo bác sĩ Thanh, chỉ cần xét nghiệm máu kiểm tra chức năng thận, tổng phân tích nước tiểu và siêu âm hệ tiết niệu là có thể sàng lọc và phát hiện sớm suy thận mạn tính. Người dân cần chủ động đi khám kiểm tra sức khỏe định kỳ và tầm soát bệnh thận ít nhất một lần một năm, đặc biệt nhóm nguy cơ cao như người cao tuổi, người bị thừa cân hoặc béo phì, người bị đái tháo đường, tăng huyết áp, có bệnh lý tim mạch, có bệnh lý tự miễn như lupus ban đỏ hệ thống, xơ cứng bì, viêm khớp dạng thấp.
Hiện cũng chưa có biện pháp nào có thể điều trị khỏi hoàn toàn suy thận mạn tính. Ở giai đoạn muộn, bệnh nhân buộc phải điều trị lọc máu hoặc ghép thận.
“Lúc này, cuộc sống người bệnh gần như gắn liền với bệnh viện và chi phí lớn”, bác sĩ nói.
Thùy An
